Лекарственная сыпь
и Мартина Файхтер, медицинский редактор и биологКлеменс Гёдель - фрилансер медицинской команды
Подробнее об экспертахМартина Файхтер изучала биологию в аптеке по выбору в Инсбруке, а также погрузилась в мир лекарственных растений. Оттуда было недалеко до других медицинских тем, которые все еще увлекают ее по сей день. Она обучалась журналистике в Академии Акселя Шпрингера в Гамбурге и работает в с 2007 года - сначала редактором, а с 2012 года - писателем-фрилансером.
Подробнее об экспертах Весь контент проверяется медицинскими журналистами.
Лекарственная сыпь - это аллергическая или псевдоаллергическая реакция кожи на лекарство. Наиболее важным показателем этого является временная взаимосвязь между приемом лекарства и высыпанием. За исключением тяжелых аллергических реакций и аллергических реакций, поражающих весь организм, симптомы обычно проходят без длительного повреждения после прекращения приема препарата. Подробнее о симптомах, диагностике и лечении высыпаний от лекарств читайте здесь!
Коды МКБ для этого заболевания: коды МКБ - это международно признанные коды медицинских диагнозов. Их можно найти, например, в письмах от врачей или в справках о нетрудоспособности. L27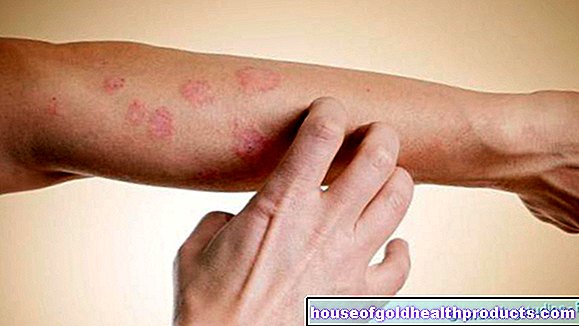
Лекарственная сыпь: описание
Лекарственная сыпь («лекарственная сыпь») - это аллергическая или псевдоаллергическая кожная сыпь, вызванная внутренним или внешним лекарственным средством. Это один из наиболее частых побочных эффектов лекарств.
В большинстве случаев лекарственные высыпания вызываются антибиотиками, особенно пенициллинами. Например, во время лечения ампициллином может развиться псевдоаллергическая сыпь (ампициллиновая сыпь). Другие группы лекарств, которые могут вызвать лекарственную сыпь, включают противовоспалительные болеутоляющие из группы НПВП (например, АСК, ибупрофен, диклофенак) и лекарства от эпилепсии и подагры.
В большинстве случаев причиной появления лекарственной сыпи является сам препарат. Вспомогательные вещества в составе препарата, такие как консерванты, ароматизаторы, красители или наполнители, реже вызывают сыпь.
В случае аллергической лекарственной сыпи чрезмерная реакция иммунной системы может быть настолько обширной, что кожные изменения сопровождаются симптомами, которые влияют на всю систему органов или весь организм (системные симптомы). К ним относятся, например, тошнота, рвота, диарея, отек слизистых оболочек и сердечно-сосудистые заболевания.
Лекарственная сыпь: симптомы
Лекарственная сыпь может возникнуть практически на любой части тела, включая область слизистых оболочек. Однако обычно он развивается на конечностях (руки, ноги) и туловище (грудь, живот, спина). Иногда лекарственная сыпь распространяется от ствола; в других случаях он распространяется от конечностей к туловищу.
Появление
Лекарственная сыпь - очень разнообразное кожное явление. Ее легко спутать с крупнозернистой сыпью при кори, мелкодисперсной сыпью при краснухе или кожными изменениями при скарлатине или сифилисе.
В большинстве случаев высыпание от лекарства выглядит как красноватое возвышение, часто похожее на укус комара. Пшеница (крапивница) также является частым признаком высыпаний от лекарств. Иногда образуются большие пузыри, которые лопаются (буллезная форма).
Таким образом, тип сыпи не позволяет с уверенностью сказать, вызвана ли она лекарственной сыпью или нет. Кроме того, лекарственная сыпь может различаться по степени выраженности - иногда она бывает легкой и небольшой. В тяжелых случаях кожа может отслоиться на большом участке и отмирать.
Больше симптомов
В более серьезных случаях высыпание аллергических препаратов сопровождается другими симптомами, такими как диарея, тошнота, рвота и отек слизистых оболочек во рту и горле. Это связано с более или менее выраженным чувством болезни, иногда с повышением температуры тела. Кроме того, могут опухать близлежащие лимфатические узлы. Если аллергическая реакция очень тяжелая, поражается и сердечно-сосудистая система.
Особые формы лекарственной сыпи
Фиксированная лекарственная сыпь
Так называемая фиксированная лекарственная сыпь развивается от 30 минут до восьми часов после приема лекарственного средства вблизи суставов или на слизистых оболочках в виде единичных или множественных красноватых пятен размером с монету. Когда вы прекращаете прием препарата, эти пятна часто сохраняются в течение месяцев или лет. Во многих случаях они становятся темно-коричневыми.
Фиксированная лекарственная сыпь может быть вызвана, например, антибиотиками тетрациклинового типа или барбитуратами (седативными и снотворными).
Токсичная пустодерма
Другой особой формой кожных реакций, связанных с лекарствами, является токсическая пустолодермия (острый генерализованный экзантемический пустулез, AGEP). Внезапно появляются красные пятна с пустулами, которые могут напоминать псориаз. Обычно пустулы располагаются на изгибах и в промежутках между пальцами рук и ног. Сыпь может гореть или чесаться.
Эритродермия
При эритродермии вся кожа на теле краснеет. Кроме того, возможны другие симптомы, такие как лихорадка, отек лимфатических узлов и плохое общее состояние. В крайнем случае жизнь может оказаться в опасности! Однако не всегда эритродермия вызывается лекарствами. Чаще причиной являются кожные заболевания.
Многоформная экссудативная эритема
Многоформная экссудативная эритема - это внезапная круговая, мокнущая и ярко-красная кожная реакция, вызванная в основном инфекциями и приемом лекарств. В основном это проявляется на разгибающих сторонах кистей и кистей рук, иногда также на слизистых оболочках. Также может быть серьезно нарушено общее состояние пострадавших пациентов.
Наиболее сильными формами мультиформной экссудативной эритемы являются токсический эпидермальный некролиз (синдром TEN / Лайелла) и синдром Стивена Джонсона (SJS). Однако это редкость. Здесь большие участки кожи разрыхляются и погибают. Также поражается слизистая оболочка, включая конъюнктиву глаза (конъюнктивит). Поражение кожи напоминает ожог второй степени.
При синдроме Стивена Джонсона поражается менее десяти процентов кожи и более 30 процентов при токсическом эпидермальном некролизе. В дополнение к сильной кожной реакции они также проявляются в виде симптомов со стороны печени, кишечника и легких, а также в виде лихорадки.
К другим особым формам относятся воспаление сосудов (васкулит), кольцевидная эритема (незначительные шелушащиеся изменения кожи), зуд без сыпи (зуд без сыпи), ангионевротический отек и аллергическая контактная экзема. Так называемая «сыпь, вызванная ингибиторами EGFR», может возникать во время лечения рака определенными лекарствами.
ДРЕСС-синдром
При редкой лекарственной реакции, называемой синдромом ДРЕССА, сыпь на плоской коже образуется через одну-восемь недель после использования триггерного лекарственного средства, часто сопровождается воспалением в почках, печени, щитовидной железе, клетках крови или нервной ткани, а также высокой температурой и отеком лица. .
Волчанка, вызванная лекарственными препаратами
В случае красной волчанки, вызванной лекарственными средствами, возникают симптомы, сходные с симптомами ревматической красной волчанки, вызванные лекарственным средством. Появляются сыпь, дискомфорт в суставах и жар. Однако, как только пациент прекращает прием триггерного препарата, симптомы обычно проходят.
Лекарственная сыпь: причины и факторы риска
В большинстве случаев лекарственная сыпь - это аллергическая реакция на лекарство. Реже это не аллергия, а псевдоаллергия.
Сыпь от аллергических препаратов
Иммунная система рассматривает лекарство как опасное чужеродное вещество, с которым необходимо бороться - в результате возникает аллергическая реакция, обычно IV типа. Это аллергия замедленного типа: она вызывается опосредованными Т-клетками (Т-лимфоцитами) и Симптомы аллергии здесь - в отличие от других типов аллергии - отсрочены:
Когда вы впервые вступаете в контакт с новым лекарством, обычно требуется от нескольких часов до дней, чтобы лекарственная сыпь начала развиваться. Иногда проходят недели или лекарственная сыпь не образуется, пока вы не перестанете принимать лекарства. При повторном применении препарата позже кожные реакции обычно проявляются раньше - часто через 6–48 часов.
Первый контакт с лекарством не всегда вызывает сенсибилизацию, то есть развитие защитной реакции иммунной системы. Иногда лекарство используется без проблем несколько раз, прежде чем иммунная система внезапно начнет действовать против него.
Некоторые факторы обычно способствуют возникновению аллергических реакций на лекарства (например, в виде высыпания аллергических лекарств). Эти факторы риска включают:
- женский пол
- Возраст от 20 до 49 лет
- нерегулярное употребление препарата
- внезапное увеличение дозы
- одновременное возникновение вирусной инфекции (например, герпеса)
- Со стороны иммунной системы.
- рак
Псевдоаллергическая лекарственная сыпь
Лекарственная сыпь может развиться даже без аллергической реакции со стороны иммунной системы. Например, добавки кортизона могут вызвать угревую сыпь. То же самое и с препаратами, содержащими литий, которые назначают при некоторых психических заболеваниях.
Некоторые лекарства делают кожу более чувствительной к УФ-лучам. Это относится, например, к некоторым лекарствам от психозов (нейролептикам) и некоторым антибиотикам (например, тетрациклинам). Поэтому во время процедуры кожа может болезненно покраснеть (фототоксическая реакция) или даже проявить аллергическую реакцию (фотоаллергическая реакция) под действием солнечного света или в солярии. Подробнее об этом вы можете прочитать в статье об аллергии на солнце.
Распространенной формой псевдоаллергической лекарственной сыпи является ампициллиновая сыпь. Эта сыпь может развиться во время или после лечения антибиотиком ампициллином, если одновременно присутствуют некоторые вирусные инфекции, в том числе железистая лихорадка Пфайффера: от 30 до 70 процентов взрослых пациентов и почти у всех детей с железистой лихорадкой Пфайффера появляется сыпь с ампициллиновой лихорадкой. ампициллиновая терапия. После того, как вирусная инфекция утихла, антибиотик часто переносится снова без каких-либо проблем.
Лекарственная сыпь: обследования и диагностика
Если у вас появилась неясная сыпь - особенно (вскоре) после приема нового лекарства - вам обязательно следует обратиться к врачу. Лучше всего обратиться к семейному врачу или к врачу, который, возможно, прописал вам рассматриваемый препарат. Подходящим контактным лицом также является специалист по кожным заболеваниям (дерматолог).
Врач сначала получит важную справочную информацию о вашей истории болезни (анамнезе) в ходе подробного обсуждения. Возможные вопросы включают:
- Какие лекарства, отпускаемые по рецепту и без рецепта, вы принимаете или принимали недавно? Включен ли новый препарат?
- Как развивалась кожная реакция?
- Есть ли другие симптомы, такие как зуд или общий дискомфорт?
- Были ли у вас или у члена семьи неблагоприятная реакция на лекарство?
Поскольку лекарственная сыпь может быть похожей на большое количество других заболеваний, консультация врача и, таким образом, выяснение связи с приемом лекарств имеют особое значение.
После собеседования врач внимательно изучит сыпь.
Информации из анамнеза и взгляда на сыпь иногда бывает достаточно, чтобы врач заподозрил лекарственную сыпь и начал лечение - среди прочего, чтобы порекомендовать отменить предположительно ответственный препарат. Если сыпь затем улучшается, это усиливает подозрение на лекарственную сыпь.
Тестирование
Точные тесты для определения триггера лекарственной сыпи обычно проводятся только после того, как симптомы исчезнут. Часто используется кожная проба (пластырь): небольшое количество вещества (веществ), которое могло вызвать сыпь, наносится на кожу пациента. Возникающая реакция гиперчувствительности кожи на пораженном участке подтверждает подозрение на аллергическую лекарственную сыпь.
Также может быть проведен тест трансформации лимфоцитов (LTT). Этот тест на аллергию проводится in vitro («в пробирке»): в образце крови пациента ищут специфические иммунные клетки (Т-лимфоциты) против предполагаемой причины сыпи.
В неясных случаях иногда может быть полезен провокационный тест: врач специально вводит пациенту подозреваемый препарат, чтобы посмотреть, как он на него отреагирует. При определенных обстоятельствах это может быть очень опасно, если у пациента развивается тяжелая реакция гиперчувствительности! Поэтому провокационный тест проводится под наблюдением врача.
Медикаментозная сыпь: лечение
Как правило, прием (предположительно) триггерного препарата следует немедленно прекратить (после консультации с врачом!) (Если только высыпание от препарата не является очень легким). При необходимости врач назначит заменяющий препарат, хотя он должен знать о возможных перекрестных реакциях (особенно с антибиотиками): Пациент также может чутко реагировать на замещающий препарат, который химически подобен первому препарату.
Иногда (запускающий) препарат незаменим для лечения существующего заболевания, поэтому его нельзя прекращать, даже если он вызывает выраженную аллергическую сыпь. Затем врач может назначить кортизон и антигистаминные препараты в качестве профилактической меры для уменьшения аллергической реакции.
Медикамент
Если лекарственная сыпь локализована и вызывает зуд, мазь с антигистаминным препаратом или кортизоном часто может обеспечить адекватное облегчение. В более тяжелых случаях врач может назначить кортизон или антигистаминные препараты в виде таблеток или настоя. В особо опасных случаях он рассмотрит возможность введения иммуноглобулинов.
Если есть подозрение, что кожа, ранее поврежденная лекарственной сыпью, инфицирована бактериями, пациента следует лечить антибиотиками. Потому что бактерии могут распространяться в тканях, а в плохих случаях - в крови. Тогда есть риск «заражения крови» (сепсиса).
Синдром Стивена-Джонсона и так называемый токсический эпидермальный некролиз - это клинические картины, требующие интенсивного лечения и наблюдения. Они представляют собой опасные для жизни варианты лекарственной реакции, но могут иметь и другие триггеры.
Десенсибилизация
В редких случаях может быть проведена так называемая десенсибилизация. Однако это делается только с очень важными лекарствами без альтернативных вариантов (таких как инсулин для лечения сахарного диабета или некоторые антибиотики).
Медикаментозная сыпь: течение болезни и прогноз
В большинстве случаев сыпь проходит в течение нескольких дней после прекращения приема лекарственного препарата. Однако очень тяжелое течение, такое как синдром Стивена Джонсона или токсический эпидермальный некролиз, может быть фатальным. Причиной этого обычно является инфекция, распространившаяся через поврежденную кожу в кровоток (сепсис).
После появления аллергической лекарственной сыпи и заключения диагноза аллергии врач должен выдать пациенту паспорт аллергии и проинформировать его о триггере и возможных перекрестных реакциях. Альтернативные лекарства, которые врач вводит в качестве рекомендации в паспорт аллергика, в идеале должны быть предварительно протестированы врачом и пациентом.
В любом случае пациенту следует по возможности избегать приема препарата-обидчика. Лучше всего записать название препарата. Б. носите его в своем кошельке, чтобы врачи могли быть немедленно уведомлены в случае дальнейшего лечения. Потому что при повторном срабатывании триггера реакция обычно более резкая, чем в первый раз.
Помимо изменения цвета кожи, как в случае фиксированной лекарственной сыпи, в подавляющем большинстве случаев лекарственная сыпь не оставляет каких-либо необратимых повреждений. Исключение составляют тяжелые течения, которые также могут привести к залипанию слизистой оболочки.
теги: алкоголь здоровье мужчины лечебные травы домашние средства