Экзема
и Мартина Файхтер, медицинский редактор и биолог и Карола Фельхнер, научный журналистМарейке Мюллер - внештатный писатель в медицинском отделении и фельдшер нейрохирургии в Дюссельдорфе. Она изучала медицину в Магдебурге и приобрела большой практический медицинский опыт во время своего пребывания за границей на четырех разных континентах.
Подробнее об экспертахМартина Файхтер изучала биологию в аптеке по выбору в Инсбруке, а также погрузилась в мир лекарственных растений. Оттуда было недалеко до других медицинских тем, которые все еще увлекают ее по сей день. Она обучалась журналистике в Академии Акселя Шпрингера в Гамбурге и работает в с 2007 года - сначала редактором, а с 2012 года - писателем-фрилансером.
Подробнее об экспертах
Карола Фельхнер - внештатный писатель в медицинском отделе и сертифицированный консультант по обучению и питанию. Прежде чем стать независимым журналистом в 2015 году, она работала в различных специализированных журналах и онлайн-порталах. Прежде чем начать стажировку, она изучала письменный и устный перевод в Кемптене и Мюнхене.
Подробнее об экспертах Весь контент проверяется медицинскими журналистами.Нейродермит (атопическая экзема, атопический дерматит) - хроническое воспалительное заболевание кожи, протекающее приступами. Он часто поражает кожу головы, лицо и руки и сопровождается мучительным зудом. В Германии около 13 процентов детей и два-три процента взрослых страдают нейродермитом. Узнайте больше о симптомах, причинах и триггерах, лечении и прогнозе атопического дерматита!
Коды МКБ для этого заболевания: коды МКБ - это международно признанные коды медицинских диагнозов. Их можно найти, например, в письмах от врачей или в справках о нетрудоспособности. L28L20
Нейродермит: краткий обзор
- Что такое экзема? Хроническое или хронически повторяющееся воспалительное заболевание кожи, которое переходит в обострение. Это почти всегда происходит в раннем детстве.
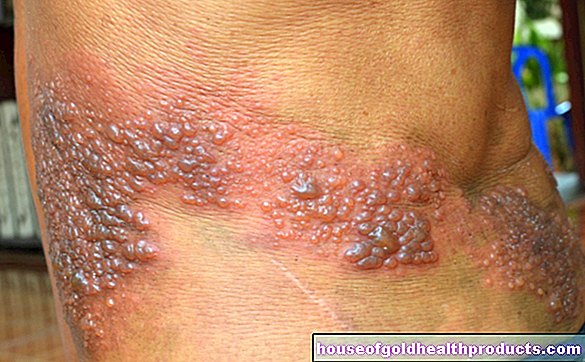
- Симптомы: мучительный зуд, сухость кожи, в острых приступах мокнущая экзема.
- Причина: точная причина неизвестна. Несколько факторов, по-видимому, играют роль в развитии заболевания, в том числе нарушение кожного барьера. Кроме того, склонность к нейродермиту передается по наследству.
- Триггер: текстиль (например, шерсть), инфекции (например, сильная простуда, грипп), определенные продукты, влажная температура или холод, психологические факторы (например, стресс) и т. Д.
- Лечение: избегайте триггеров, тщательный уход за кожей, прием лекарств (таких как кортизон), светолечение, климатотерапия и т. Д.
Нейродермит: симптомы
Типичные симптомы нейродермита - воспалительные изменения кожи (экзема) с мучительным зудом. Они появляются всплесками: периоды без симптомов сменяются фазами с иногда очень сильными симптомами. Приступы обычно вызываются определенными факторами (триггерами), такими как определенные продукты питания или погодные условия.
Симптомы атопического дерматита могут сильно различаться в отдельных случаях: у некоторых пациентов болезнь протекает довольно легко. Другие страдают тяжелыми недугами. Возраст также играет роль: он влияет не только на тип симптомов, но и на то, где они, как правило, возникают на теле.
-
«Зуд усиливается от тепла»
Три вопроса для
Доктор мед. Ханс-Ульрих Фойгт,
Специалист по дерматологии, флебологии, аллергологии -
1
Почему ночью кожа чешется сильнее?
Доктор мед. Ханс-Ульрих Фойгт
Для этого нужно понимать, как возникает зуд. А именно через раздражение нервных окончаний кожи веществами-переносчиками воспаления, которые накапливаются в коже. Этот процесс усиливает тепло, в том числе в уютной теплой постели. С другой стороны, холод замедляет его, например, при принятии холодного душа.
-
2
Вреден ли душ при атопическом дерматите?
Доктор мед. Ханс-Ульрих Фойгт
Нет, если все сделано правильно: это значит принять короткий теплый душ. Лучше всего принимать душ только с водой. Если вам нужен гель для душа, используйте мягкий увлажняющий гель для душа. Или лучше крем для душа. После этого не трите полотенце, а аккуратно вытрите его насухо. Затем нанесите на себя жирное молочко для тела.
-
3
Как я могу успокоить кожу надолго?
Доктор мед. Ханс-Ульрих Фойгт
Совместно с дерматологом разработайте долгосрочную программу по созданию стабильного кожного барьера (оптимального ухода за кожей) и разумной долгосрочной противовоспалительной программы вдали от повторной острой терапии. Обеспечьте сбалансированную, полноценную жизнь без стресса с хорошими межличностными отношениями. Это также очень успокаивает кожу.
-
Доктор мед. Ханс-Ульрих Фойгт,
Специалист по дерматологии, флебологии, аллергологииОснователь и владелец Центра дерматологии кожи и лазера Am Dom в Мюнхене, один из первых лазерных терапевтов в Мюнхене.
Симптомы атопического дерматита у детей
Как правило, атопический дерматит начинается у малышей на лице и волосистой части головы. Там образуется колыбель: желтовато-белые чешуйчатые корки на покрасневшей коже. Их внешний вид напоминает топленое молоко, отсюда и название «колыбель».
Сама по себе колыбель без дополнительных симптомов не является признаком нейродермита!
Кожные изменения также могут сочиться. Кроме того, в этом возрасте атопический дерматит обычно проявляется на внешней стороне рук и ног. В некоторых случаях мокнущая экзема образуется и в области рта.
У пациентов с малым атопическим дерматитом экзема сгибателей развивается уже на первом году жизни. Это покрасневшие чешуйчатые участки кожи, покрытые корками в складках, например впадинах на коленях, локтях и запястьях. Кожа становится влажной, но при этом сухой и с трудом удерживает влагу. Возникает зуд. Если маленькие пациенты чешутся, открытые участки кожи могут инфицироваться бактериями (например, стафилококками), вирусами (например, герпесом) или грибами (кожными грибками, такими как опоясывающий лишай).
С возрастом кожа на пораженных участках утолщается. Врачи называют этот процесс «лишайниковым образованием» или «лихенификацией». Цвет лица становится грубее.
Кроме того, может измениться цвет кожи: некоторые участки кожи более сильно пигментированы и кажутся более темными (гиперпигментация). Остальные заметно бледны (гипопигментация).
Симптомы атопического дерматита у взрослых
Во многих случаях нейродермит полностью регрессирует в период полового созревания. Однако для некоторых из пострадавших это сохраняется.
Атопический дерматит часто протекает тяжелее у взрослых, чем у детей. У взрослых пациентов симптомы обычно появляются в зависимости от их профессиональной деятельности. Например, экзема рук возникает, в частности, у пациентов, которые часто контактируют с раздражающими веществами на работе (например, парикмахеры, маляры) или которым часто приходится мыть руки (например, медсестры).
Как правило, у подростков и молодых людей нейродермитом в первую очередь поражаются определенные участки кожи: область глаз и лба, а также область вокруг рта, шея, верхняя часть груди и плечевой пояс, локти, впадины в коленях. , запястья и тыльная сторона кистей рук. Зудящая экзема также иногда образуется на ладонях рук и подошвах ног.
В этих местах кожа становится сухой, покрасневшей и легко раздражается. Вдобавок возникает мучительный зуд. Некоторых пациентов это беспокоит, особенно ночью. Как и в случае с детьми, сильное расчесывание способствует развитию кожных инфекций.Кроме того, чрезмерное царапание со временем может стереть и отполировать ногти («блестящие ногти»).
Кожеподобное утолщение (лихенификация) очень выражено у некоторых пациентов с нейродермитом. Даже кожа лица может утолщаться, как кожа. Медицинский термин для этого - «Facies leonina» (морда льва).
У некоторых пациентов наблюдается лишь минимальная форма нейродермита: для него характерно воспаление губ (хейлит), небольшие трещины на коже (рагады) в уголках рта, в области ушей или на кончиках пальцев. и / или пальцы ног (сухой пульпит) и экзема сосков.
Редкий вариант нейродермита у взрослых - это так называемая форма почесухи: у больных появляются маленькие, чрезвычайно зудящие узелки на коже (узелки почесухи). Они могут образовываться на самых разных частях тела.
У пожилых людей с новым атопическим дерматитом часто возникает экзема на руках и ногах. На коже головы под волосами образуются зудящие корочки. Края мочки ушей часто бывают потрескавшимися, красными и воспаленными. Воспаленные зудящие губы также являются частым признаком экземы у пожилых людей. Кроме того, многие пациенты сообщают о жжении и / или ненормальных ощущениях в области слизистой оболочки полости рта и глотки. Несварение желудка с метеоризмом, диарея и боли в животе также являются возможными симптомами нейродермита в этой возрастной группе.
Нейродермит - типичные участки кожи
Атопические стигматы
Нейродермит, как сенная лихорадка и аллергическая астма, относится к так называемым атопическим типам. Это заболевания, при которых иммунная система чрезмерно чувствительна к контакту с аллергенными веществами (аллергенами) или другими раздражителями.
У людей с такими атопическими заболеваниями часто бывают так называемые атопические стигматы. Это включает:
- Бледность вокруг рта (периоральная бледность)
- Истончение боковых бровей (признак Хертоге)
- двойная нижняя складка (складка Денни Моргана)
- Светлые отметины на коже после механического раздражения, например, от царапин (белый дермографизм)
- Со стороны глаз: повторный конъюнктивит (конъюнктивит), коническая деформация роговицы (кератоконус), катаракта (катаракта).
Эти особенности сопровождают специфические симптомы атопического заболевания (например, нейродермита).
Атопический дерматит: причины и пусковые механизмы
Точная причина атопического дерматита окончательно не выяснена. Эксперты предполагают, что в развитии атопического дерматита играет роль несколько факторов.
Например, у пациентов с нейродермитом нарушен кожный барьер: самый внешний слой эпидермиса (самый внешний) - это роговой слой. Он защищает организм от болезнетворных микроорганизмов. Однако при атопическом дерматите роговой слой не может должным образом выполнять свою защитную функцию.
Одна из возможных причин этого заключается в том, что организм производит слишком мало белка филаггрина из-за генетических изменений. Это важно для формирования эпидермиса. Из-за недостатка филаггрина изменяется состав липидов кожи у больных нейродермитом. В результате кожа теряет много влаги и быстро сохнет. Поврежденная кожа быстро реагирует на раздражители, триггеры аллергии и микробы, вызывая воспаление и зуд.
О том, что гены играют роль в нейродермите, свидетельствует также тот факт, что предрасположенность к нейродермиту является наследственной. Теперь мы знаем о различных генетических изменениях (мутациях), которые делают людей более восприимчивыми к атопической экземе. Родители могут передать эти мутации своим детям: если один из родителей страдает атопическим дерматитом, вероятность того, что у детей также разовьется атопический дерматит, составляет 40 процентов. Если и мать, и отец страдают нейродермитом, риск заболевания их детей составляет от 60 до 80 процентов.
Слишком много гигиены?
За последние несколько десятилетий количество случаев атопического дерматита (и аллергических заболеваний в целом) в западном мире резко возросло. Некоторые исследователи подозревают, что (частично) это связано с изменением образа жизни: в настоящее время гигиена гораздо важнее, чем раньше. В результате мы гораздо реже контактируем с потенциально болезнетворными и аллергенными веществами из окружающей среды. В результате иммунная система в некотором смысле «не используется». Это может быть причиной того, что все больше и больше людей чрезмерно реагируют на действительно безобидные раздражители.
Кроме того, привычки мытья изменились за последние несколько десятилетий: мы очищаем нашу кожу чаще и тщательнее, чем наши предки. Это может негативно повлиять на кожный барьер. Это может сделать кожу в целом более чувствительной.
Формы нейродермита
Большинство пациентов с нейродермитом имеют внешнюю форму заболевания: их иммунная система чувствительно реагирует на вещества, вызывающие аллергию (аллергены), такие как пыльца или определенные продукты. Повышенное количество антител типа иммуноглобулина E (IgE) может быть обнаружено в крови пораженных. IgE стимулируют другие иммунные клетки (тучные клетки) к высвобождению воспалительных веществ. Они вызывают экзему на коже пациентов с атопическим дерматитом. У некоторых из них также проявляются типичные симптомы аллергии: в детстве это обычно пищевая аллергия, во взрослом возрасте - в основном сенная лихорадка или аллергия на клещей домашней пыли (аллергия на домашнюю пыль).
Внутренняя форма нейродермита встречается реже. Это происходит примерно у пятой части (20 процентов) всех пациентов. У пострадавших нормальный уровень IgE в крови. Это означает, что аллергические реакции здесь не играют роли триггера нейродермита. Люди с этой формой заболевания также не проявляют повышенной предрасположенности к аллергии, такой как сенная лихорадка или пищевая аллергия.
Теперь исследователи предполагают, что помимо внешних и внутренних форм нейродермита существуют и другие формы.
Нейродермит: триггер
Если у кого-то есть генетическая предрасположенность к атопическому дерматиту, различные триггеры могут привести к обострению атопического дерматита. Но этого не должно происходить: не все люди, предрасположенные к нейродермиту, также заболевают им.
Наиболее частые триггеры (триггерные факторы) атопического дерматита включают:
- Текстиль (например, шерсть)
- пот
- неблагоприятные климатические условия, такие как сухой воздух (в том числе из-за нагрева), холодный воздух, влажность, общие сильные колебания температуры
- Неправильная очистка кожи (использование раздражающих кожу чистящих средств и т. Д.), Косметических средств (например, раздражающих кожу ароматизаторов или консервантов)
- определенные виды деятельности / профессии, такие как влажная работа, работа с сильным загрязнением или деятельность, при которой резиновые или виниловые перчатки приходится носить в течение длительного времени (экзема рук!)
- Табачный дым
- Триггеры аллергии, такие как пылевые клещи, плесень, шерсть животных, пыльца, определенные продукты и добавки (коровье молоко, яичный белок, орехи, пшеница, соя, рыба, морепродукты и т. Д.)
- Инфекции (например, сильные простуды, тонзиллит и т. Д.)
- психологический стресс (стресс, горе, волнующие события, например, поступление в школу, а также скука и т. д.)
- гормональные факторы (беременность, менструация)
Больные атопическим дерматитом по-разному реагируют на такие триггеры. Например, стресс на работе может вызвать обострение у одного пациента, но не у другого.
Нейродермит: лечение
Для лечения нейродермита специалисты обычно рекомендуют план лечения, состоящий из четырех этапов. В зависимости от текущего состояния кожи предлагаются различные лечебные мероприятия:
|
Лечебные мероприятия | |
|
Уровень 1: сухая кожа |
Для предотвращения рецидивов необходим тщательный ежедневный уход за кожей (базовый уход). Кроме того, пациенту следует по возможности избегать индивидуальных триггеров (стресс, шерстяная одежда, сухой воздух и т. Д.). |
|
2 стадия: экзема легкой степени |
В дополнение к мерам уровня 1 наружно применяются глюкокортикоиды с низким воздействием («кортизон») и / или ингибиторы кальциневрина. При необходимости пациенту также назначают противозудные препараты и антибактериальные (антисептические) средства. |
|
Стадия 3: экзема средней степени тяжести |
Помимо необходимых мероприятий предыдущих этапов, пациенту назначают более эффективные препараты кортизона и / или ингибиторы кальциневрина (оба для наружного применения). |
|
Уровень 4: тяжелая стойкая экзема. |
В дополнение к мерам, необходимым на предыдущих этапах, врач прописывает таблетки, подавляющие иммунную систему (иммунодепрессанты), такие как циклоспорин А. Другой терапевтический вариант - биологический препарат дупилумаб (белок, полученный биотехнологическим путем). |
Пошаговая схема лечения атопического дерматита является лишь ориентиром. Лечащий врач может адаптировать его к индивидуальным факторам. При планировании терапии он может учитывать, сколько лет пациенту, как в целом прогрессирует его заболевание нейродермитом, на каких участках тела возникают симптомы и насколько сильно пациент ими страдает.
Ниже более подробно описаны индивидуальные лечебные мероприятия.
Дети с атопическим дерматитом (и их родители) могут пройти специальные курсы обучения атопическому дерматиту. Врачи, психологи и диетологи дают советы, как правильно бороться с недугом. Дополнительную информацию можно получить в Ассоциации обучения нейродермитов (www.neurodermitisschulung.de).
Лечение нейродермита: уход за кожей
Важнейшая мера лечения любого нейродермита - ежедневный уход за кожей. Какой продукт подходит в каждом отдельном случае, зависит от состояния кожи.
Например, тем, кто страдает сухой кожей, следует использовать увлажняющую или связывающую влагу мазь. Лучше всего наносить его сразу после душа или ванны, не высушивая предварительно кожу. Так вода остается на влажной коже. Существуют специальные мази с очень высоким содержанием жира для потрескавшихся участков кожи. Обычно их наносят на ночь.
Чистый вазелин и молочный жир не подходят для кожи с экземой. Также нежелательно регулярно натирать кожу маслами. Со временем они сушат кожу.
Крем более полезен для менее сухих или мокнущих участков кожи: он содержит меньше жира и больше воды (эмульсия масла в воде). В лосьонах жира еще меньше. Также они подходят при мокнущей экземе.
Кремы с добавкой мочевины удерживают влагу в коже, делают ее более гладкой и успокаивают зуд. Однако они могут вызывать временное покалывание, особенно у детей младше пяти лет. Поэтому сначала следует проверить, насколько хорошо они переносят крем на небольшом участке кожи. Для младенцев (= детей первых двух лет жизни) кремы, содержащие мочевину, обычно не подходят.
Крем для мочи может вызвать жжение на воспаленной коже в любом возрасте. Поэтому здесь также полезен предварительный тест на небольшом участке кожи.
Помимо мочевины, другие добавки в кремы и мази также могут помочь при атопическом дерматите. К ним относятся, например, глицерин, церамиды, фосфатидилхолин и D-пантенол.
С другой стороны, людям с нейродермитом не следует использовать косметические продукты с консервантами, ароматизаторами, красителями, эмульгаторами, парафиновым маслом или вазелином.
Лечить нейродермит мазью
Очищение кожи
В случае нейродермита нельзя использовать обычное мыло и гели для душа. Они также сушат кожу. Более подходят PH-нейтральные или слабокислые лечебные мыла (синдец).
Многие дерматологи рекомендуют липидно-восполняющие лечебные масляные ванны для очистки кожи при нейродермите. Часто они также подходят для принятия душа.
Важно, чтобы пациенты с атопическим дерматитом не принимали ванну и не принимали слишком горячий душ - это может вызвать раздражение кожи и ее дальнейшее высушивание. Кроме того, не стоит после этого слишком сильно тереть кожу при сушке.
Терапия нейродермита: избегайте триггеров
Пациентам с атопическим дерматитом следует по возможности избегать всех триггеров, которые, как показал опыт, могут вызвать острый эпизод заболевания.
Такими пусковыми факторами могут быть, например, острые инфекции, такие как сильная простуда и грипп. Если с такими заразными инфекциями «справятся», больным нейродермитом следует обратить особое внимание на гигиену (мытье рук и т. Д.). Кроме того, тогда рекомендуется избегать скопления людей и как можно дольше держаться подальше от больных.
Стресс также часто вызывает обострение атопического дерматита. Таким образом, пострадавшие должны рассмотреть подходящие стратегии противодействия. Например, на работе можно делегировать одни задачи другим. Также настоятельно рекомендуется регулярное целенаправленное расслабление, например, с помощью йоги, аутогенной тренировки или медитации.
Пациентам с атопическим дерматитом, у которых есть аллергия на пыльцу, шерсть животных, определенные продукты, ароматизаторы в косметике или другие раздражители, следует избегать их как можно чаще. Если у кого-то есть аллергия на пылевых клещей, также может пригодиться специальный чехол для матраса (чехол).
Путешествие в районы с экстремальными климатическими условиями (такими как сильный холод или влажная жара) также неблагоприятны для атопического дерматита.
Терапия нейродермита: иммунодепрессанты.
В остром приступе нейродермит лечится препаратами, снижающими активность иммунной системы. Эти иммунодепрессанты включают кортизон, так называемые ингибиторы кальциневрина (такролимус, пимекролимус) и циклоспорин А.
кортизон
Кортизон - это естественный гормон в организме (называемый здесь «кортизолом»), который также можно вводить в виде лекарственного средства: лечение нейродермита препаратами кортизона эффективно снимает воспаление и зуд.
В случае нейродермита обычно достаточно нанести тонкий слой кортизона на экзему в виде крема / мази. Обычно это происходит один раз в день. Врач назначит каждому пациенту препарат с соответствующей концентрацией кортизона. Потому что тонкие, чувствительные участки в доме (например, кожа лица и поцарапанная кожа) поглощают больше кортизона, чем более прочные участки. Поэтому они лечатся кортизоновыми мазями с меньшими дозами, чем, например, экзема на руках или подошвах ног.
В любом случае важно, чтобы пострадавшие использовали кремы с кортизоном в точном соответствии с рекомендациями врача. Прежде всего, следует избегать его слишком длительного использования без перерывов, в противном случае часто возникают побочные эффекты. Например, кожа может стать очень тонкой и / или стать белыми пятнами на обработанных участках. Иногда образуются небольшие увеличенные видимые кожные вены (телеангиэктазии). Кроме того, лечение кортизоном способствует развитию кожных инфекций. При нанесении на лицо кожа вокруг рта может воспаляться (периоральный дерматит).
В тяжелых случаях нейродермита у взрослых может потребоваться прием кортизона в таблетках. Этот тип применения активного ингредиента также известен как системная терапия, потому что активный ингредиент может быть эффективным здесь по всему телу. Arut должен контролировать лечение нейродермита таблетками кортикостероидов. Кроме того, пострадавшие могут принимать таблетки только в течение короткого времени, в противном случае увеличивается риск побочных эффектов. В конце концов, следует «сузить» терапию кортизоном по указанию врача, то есть не прекращать прием таблеток резко, а постепенно снижать дозу.
Ингибиторы кальциневрина: пимекролимус и такролимус.
Ингибиторы кальциневрина такролимус и пимекролимус также можно использовать в виде крема / мази для лечения местного нейродермита. Как и кортизон, они обладают противовоспалительным действием.
Они больше подходят, чем кортизон, для лечения экземы на чувствительных участках кожи, например на лице и в области гениталий. Потому что некоторые побочные эффекты, которые могут вызывать кортизоновые мази, не возникают с двумя ингибиторами кальциневрина. Например, такролимус и пимекролимус не вызывают истончения кожи даже при длительном применении. Кроме того, они не вызывают воспаления вокруг рта на лице (периоральный дерматит).
С другой стороны, экзема на менее чувствительных участках кожи предпочтительно лечить кортизоновыми мазями. Ингибиторы кальциневрина обычно используются только в том случае, если пациент не переносит мази с кортизоном или если они не могут в достаточной мере облегчить симптомы.
Такролимус (0,03%) и пимекролимус разрешены к применению только с двухлетнего возраста. Препараты такролимуса в более высоких дозах (0,1%) разрешены для лечения местного нейродермита только с 17 лет.
Раздражения кожи (жжение, покраснение, зуд) могут возникать как побочные эффекты лечения, особенно в первые несколько дней.
Эксперты также не рекомендуют использовать фототерапию (см. Ниже) при использовании ингибиторов кальциневрина.
Циклоспорин А
Циклоспорин А одобрен для лечения тяжелых случаев нейродермита у взрослых. Он сильно подавляет иммунную систему и поэтому может облегчить тяжелую стойкую экзему.
Большинство пациентов принимают активный ингредиент два раза в день. При необходимости его можно принимать в течение более длительного периода времени. при условии хорошей переносимости препарата пациентом. Даже в этом случае лечение циклоспорином А следует прервать через четыре-шесть месяцев, чтобы предотвратить возможные долгосрочные побочные эффекты (например, высокое кровяное давление или повреждение почек). Если симптомы атопического дерматита снова значительно ухудшатся, пациенты могут снова принять циклоспорин А при необходимости.
Специалисты не рекомендуют одновременно лечить тяжелый нейродермит циклоспорином А и фототерапию (см. Ниже). Комбинация этих двух методов лечения увеличивает риск рака кожи. Принимая циклоспорин А, пациенты также должны хорошо защищать кожу от УФ-излучения (солнце, солярий).
Если циклоспорин плохо переносится или плохо работает, врач может назначить таблетки с другим иммунодепрессантом, например азатиоприном или метотрексатом. Однако эти активные ингредиенты не одобрены для лечения нейродермита. Поэтому они используются только в отдельных отдельных случаях («использование не по назначению»).
Терапия нейродермита: дупилумаб
Дупилумаб - один из так называемых биопрепаратов. Это препараты, производимые биотехнологическим способом (то есть с помощью живых клеток или организмов), которые, среди прочего, нацелены на воспалительных мессенджеров. Например, дупилумаб может блокировать действие двух веществ-мессенджеров воспаления, которые играют важную роль в развитии нейродермита. Это может уменьшить воспаление и зуд кожи.
Дупилумаб - первый биологический препарат, одобренный для лечения атопического дерматита средней и тяжелой степени тяжести - у взрослых с 2017 года и у подростков в возрасте от двенадцати лет с 2019 года. Активный ингредиент может быть назначен, когда местных лекарств (таких как мази кортизона) недостаточно для лечения, и системная терапия (например, инъекции или таблетки) является вариантом.
В 2020 году Немецкое дерматологическое общество (DDG) включило дупилумаб в рекомендации по нейродермиту и пошаговый план терапии как «эффективное лечение, которое, в отличие от предыдущих вариантов системной терапии, также подходит для длительного использования».
Лечение нейродермита: поддерживающие меры
При необходимости лечение нейродермита может быть поддержано дополнительными мерами:
Антигистаминные препараты H1
Антигистаминные препараты H1 подавляют действие тканевого гормона гистамина в организме. У людей, страдающих аллергией, этот гормон отвечает за такие аллергические реакции, как зуд. Однако до сих пор исследования не смогли научно доказать, что антигистаминные препараты H1 также помогают против зуда при атопическом дерматите. Тем не менее их часто бывает полезно использовать:
С одной стороны, некоторые антигистаминные препараты H1 вызывают утомляемость как побочный эффект. Это приносит пользу пациентам, которые не могут спать из-за нейродермита (зуда). С другой стороны, некоторые пациенты с нейродермитом также страдают аллергическим заболеванием, например сенной лихорадкой. При такой аллергии часто используются антигистаминные препараты H1 - даже если при этом нет нейродермита.
Активные ингредиенты используются внутрь (в форме таблеток). Не рекомендуется наружное применение при атопическом дерматите.
Также доступны H2-антигистаминные препараты. Они также подавляют действие гистамина, хотя и другим способом, чем их «родственники по H1». Однако Н2-антигистаминные препараты не рекомендуются для лечения нейродермита.
Полидоканол, цинк, дубильные вещества и др.
При зуде при нейродермите иногда рекомендуются средства по уходу за кожей, содержащие активный ингредиент полидоканол или дубильные вещества. Опыт пациентов и некоторые исследования показывают, что эти препараты действительно могут помочь. Ни полидоканол, ни таниновые препараты не подходят в качестве замены противовоспалительной терапии (например, кортизоном).
Цинковые мази и кремы, помимо прочего, обладают противовоспалительным и охлаждающим действием. Однако их эффективность при атопическом дерматите не доказана. Тем не менее, многие пациенты имели положительный опыт использования продуктов по уходу за кожей, содержащих цинк. Таким образом, такие препараты можно использовать для основного ухода за кожей при атопическом дерматите.
Сланцевое масло (битуминосульфат) может быть полезным в виде добавок для ванн или вообще в качестве мази при поверхностных воспалительных заболеваниях кожи. Его противовоспалительный эффект можно было продемонстрировать в пробирке (исследования «in vitro»). Многие пациенты также сообщают о положительных эффектах. Таким образом, можно рассмотреть возможность использования сланцевого масла при нейродермите.
Лекарства от кожных инфекций
Сильный зуд заставляет многих пациентов с атопическим дерматитом чесаться. Патогены могут легко проникнуть в открытые участки кожи и вызвать инфекцию. Если возбудителями являются бактерии или грибки, врач назначит против них определенные активные ингредиенты:
Антибиотики помогают при бактериальных кожных инфекциях, а так называемые антимикотики - при грибковых инфекциях. Пациенты могут использовать активные ингредиенты наружно (например, в виде мази) или внутрь (например, в форме таблеток).
Антимикробная стирка
Уже несколько лет существует специальное белье из антимикробного (антисептического) текстиля. К ним относятся, например, предметы одежды, покрытые нитратом серебра. Вы можете облегчить некоторую экзему при атопическом дерматите. Однако стоит такая стирка с антимикробным действием довольно дорого. Однако любой, кто страдает хроническим нейродермитом, может подумать о его покупке.
Световая терапия (фототерапия)
Иногда световая терапия может облегчить обострения. Дерматолог облучает пораженные участки кожи ультрафиолетовым светом (УФ-А и / или УФ-В). Это подавляет различные воспалительные клетки кожи, ответственные за острые симптомы нейродермита.
Для лечения нейродермита подходят и специальные варианты светолечения:
При так называемой ПУВА пациенту сначала назначают активный ингредиент псорален. Это делает кожу более чувствительной к последующему воздействию УФ-излучения. Псорален можно использовать по-разному. Многие пациенты с атопическим дерматитом купаются в растворе псоралена (Balneo-PUVA) перед облучением. Активный ингредиент также доступен в форме таблеток (системная ПУВА). В этом случае риск побочных эффектов выше, чем при использовании бальнео ПУВА.
Светотерапия (без псоралена) также может сочетаться с банной терапией (бальнео-фототерапия): пока пациент купается в соленой воде, его кожа облучается ультрафиолетовым светом. Из-за большого количества соли в воде противовоспалительные лучи могут легче проникать в более глубокие слои кожи.
Световая терапия применяется в основном у взрослых пациентов. Это также возможно для несовершеннолетних пациентов с атопическим дерматитом старше 12 лет.
Пребывание у моря и в горах (климатотерапия)
Некоторые пациенты с атопическим дерматитом лечатся на Мертвом море. Как и в случае комбинированной фото- и ваннотерапии (бальнео-фототерапия), пострадавшие купаются в соленой воде (Мертвое море) и одновременно подвергаются воздействию ультрафиолетовых лучей (солнца). Это может облегчить симптомы атопической экземы.
Кроме того, климатические условия на море и в горах очень благоприятны для кожи. Вы можете значительно улучшить состояние кожи больных атопическим дерматитом. Этому способствует высокое ультрафиолетовое излучение (противовоспалительное) в этих регионах. В высокогорных районах воздух также беден аллергенными веществами (аллергенами), такими как пыльца. Кроме того, в регионах с высоты 1200 метров над уровнем моря никогда не может быть влажно. Все это приносит пользу пациентам с атопическим дерматитом.
Специфическая иммунотерапия (десенсибилизация)
Пациенты с нейродермитом, которые также страдают сенной лихорадкой, аллергической астмой или аллергией на яд насекомых, могут пройти так называемую подкожную специфическую иммунотерапию (классическая форма десенсибилизации). Врач несколько раз вводит небольшую дозу триггера аллергии (аллергена, такого как пыльца или инсектицид) под кожу пациента. Время от времени он увеличивает дозу. Таким образом, иммунная система должна постепенно терять свою гиперчувствительность к триггеру аллергии. Это также может облегчить экзему при атопическом дерматите, если было доказано, что аллерген усугубляет ее.
Техники релаксации
Многие пациенты с атопическим дерматитом имеют хороший опыт использования техник релаксации. Такие методы, как аутогенная тренировка, прогрессивная мышечная релаксация, йога или медитация, могут помочь против стресса - распространенного триггера обострений острых заболеваний. Кроме того, целенаправленное и осознанное расслабление может отвлечь от раздражающего зуда и желания почесаться.
Хлопковые перчатки
Если зуд сильный, многие пациенты чешутся во сне - иногда настолько сильно, что кожа кровоточит. Чтобы предотвратить это, больные нейродермитом (маленькие и большие) могут носить на ночь хлопковые перчатки. Чтобы они не терялись во время сна, их можно закрепить на запястьях лейкопластырем.
Психологическое лечение
Душа может очень сильно пострадать от нейродермита: кожное заболевание не заразно. Тем не менее, здоровые люди иногда избегают контактов с пострадавшими, что может быть очень болезненным. Кроме того, некоторые пациенты стыдятся своей внешности, особенно когда экзема поражает лицо, кожу головы и руки.
Если у пациентов с атопическим дерматитом в результате болезни возникают серьезные психологические или эмоциональные проблемы, может оказаться полезным психологическое лечение. Прежде всего зарекомендовала себя поведенческая терапия.
Нейродермит и питание
Не существует специальной «диеты при нейродермите», которую можно было бы рекомендовать всем пострадавшим. Некоторые больные атопическим дерматитом могут есть и пить все, что захотят, без какого-либо заметного влияния на свои симптомы.
У других может появиться зуд и ухудшение цвета лица, когда они употребляют кофе, алкоголь или острую пищу. Тогда желательно по возможности избегать этого.
Атопический дерматит плюс пищевая аллергия
В частности, младенцы и дети ясельного возраста с нейродермитом часто чувствительно реагируют на один или несколько продуктов, таких как коровье молоко, яичный белок или пшеница. Очевидно, что их употребление может спровоцировать или усугубить обострение болезни у самых маленьких.
Однако «правильная» пищевая аллергия может быть продемонстрирована только у небольшой части пораженных (провокационный тест). Если это касается вашего ребенка, вам следует исключить соответствующую еду из его меню. Лучше всего это делать по согласованию с лечащим врачом или диетологом. Это помогает спланировать особую «исключающую диету».Это гарантирует, что в меню ребенка содержится достаточное количество питательных веществ, витаминов и минералов, несмотря на то, что они не употребляют определенные продукты. Это очень важно для развития малыша.
Целенаправленная элиминационная диета обычно не требуется на постоянной основе. Со временем многие дети с атопическим дерматитом становятся более толерантными к пищевым продуктам, на которые они изначально реагировали чрезмерно чувствительными. Следовательно, тестирование на аллергию следует проводить повторно через один-два года. Когда пищевая аллергия больше не обнаруживается, малыши снова могут нормально есть.
Если подростки или взрослые с нейродермитом подозревают, что они плохо переносят определенные продукты, им также следует пройти обследование на аллергию.
Никакой элиминационной диеты для профилактики!
Некоторые родители не дают своим детям с атопическим дерматитом потенциально аллергенные продукты, такие как молочные продукты, яйца или продукты из пшеничной муки, «на ходу» - без предварительного определения соответствующей аллергии у малышей. Эти родители все еще надеются, что нейродермит у их потомков улучшится с помощью «профилактической» элиминационной диеты. Специалисты не советуют! Родители, которые самостоятельно сокращают меню своего ребенка, рискуют получить у своего потомства серьезные симптомы дефицита.
Кроме того, ограничения в питании могут быть очень стрессовыми, особенно для детей: если другие дети вместе едят мороженое или печенье и ребенку с атопическим дерматитом приходится обходиться без них, это непросто. Тем хуже, если бы без него не было необходимости с медицинской точки зрения!
Лечение нейродермита: альтернативная медицина
Существуют различные методы лечения альтернативной или дополнительной медицины. Даже если их эффективность частично не была научно доказана, они все еще используются при атопическом дерматите.
Гомеопатия является одним из таких методов лечения: в зависимости от симптомов гомеопаты рекомендуют, например, при атопическом дерматите. Графиты, Арника Монтана или Арсеникум альбом.
Также полезны растительные масла, такие как масло арганы: пациенты с атопическим дерматитом должны извлечь выгоду из целебных свойств масла - как, например, люди с псориазом. В состав арганового масла входит линолевая кислота. Эта жирная кислота омега-6 является важной частью кожи.
Другие ценные растительные масла включают масло примулы вечерней, масло черного тмина и масло семян бурачника. Они богаты гамма-линоленовой кислотой. Эта жирная кислота омега-6 может оказывать противовоспалительное действие при атопической экземе. Пациенты могут принимать масла в форме капсул или применять их наружно в виде мази или крема.
Некоторые пациенты поддерживают лечение нейродермита алоэ вера. Считается, что экстракты кактусоподобного растения обладают различными лечебными эффектами. Говорят, что алоэ вера увлажняет кожу и способствует ее регенерации. Он также должен обладать антибактериальными (противомикробными) и противовоспалительными свойствами.
Некоторые пациенты также используют соли Шюсслера. Следует успешно облегчить такие симптомы нейродермита, как сухость кожи или воспалительные изменения кожи.
Домашние средства от экземы
Домашние средства от атопического дерматита - это, например, прохладные влажные компрессы (с водой) от зуда. Вы также можете сначала нанести на кожу подходящее средство для ухода, а затем нанести конверт.
Некоторые пациенты отдают предпочтение конвертам с цветками ромашки. Лекарственное растение обладает противовоспалительным действием. Столовую ложку цветков ромашки залить стаканом кипятка. Накройте крышкой и дайте ему постоять пять-десять минут, прежде чем процедить части растения. Когда чай остынет, обмакните в него льняную ткань. Затем поместите его на пораженные участки кожи и обвяжите сухой тканью. Оставьте компресс на 20 минут.
Тем, у кого аллергия на ромашку, нельзя употреблять растение - ни наружно, ни внутренне.
Полные ванны с экстрактом овсяной соломы также могут помочь при нейродермите: кремнезем в соломе способствует заживлению ран. Содержащиеся флавоноиды улучшают кровообращение. Это может укрепить местную иммунную систему.
В качестве добавки для ванн добавьте 100 граммов овсяной соломы на два литра холодной воды. Нагрейте смесь и дайте ей вариться 15 минут. Затем процедите соломинку и вылейте экстракт в теплую воду для ванны. Полежите в ванне 10-15 минут. Затем промокните кожу насухо и нанесите подходящий крем / мазь.
Многие другие советы по лечению нейродермита пациенты часто узнают в группах самопомощи.
Нейродермит: детский
Атопический дерматит часто бывает особенно тяжелым для младенцев и детей ясельного возраста. Малыши еще не понимают, почему у них кожа местами воспаляется и так сильно чешется. Они плохо себя чувствуют, часто беспокоятся и плохо спят.
Однако существуют различные меры, которые могут быть приняты для облегчения симптомов у молодых пациентов с атопическим дерматитом. Лечащий врач порекомендует каждому ребенку соответствующие лекарства и другие лечебные мероприятия. Сами родители тоже могут многое сделать, чтобы помочь своему ребенку. Например, вы должны аккуратно втирать его ежедневно. Кроме того, им следует регулярно подстригать мизинцы и на ночь надевать на ребенка хлопчатобумажные перчатки. Тогда малыши не чешутся во сне.
Вы можете прочитать больше советов и информации по атопической экземе у самых маленьких пациентов в статье Атопический дерматит - младенец.
Нейродермит: обследования и диагностика
Атопический дерматит часто возникает в младенчестве или младенчестве. Если ваш ребенок часто чешется, вы замечаете необъяснимое покраснение кожи и эти симптомы сохраняются, поговорите об этом с педиатром! Он или она сначала соберет историю болезни малыша (анамнез) в разговоре с вами. Возможные вопросы врача включают, например:
- Когда впервые появилась сыпь?
- Где изменения кожи на теле?
- С каких пор и как часто ваш ребенок чешется?
- Замечали ли вы раньше, что у вашего ребенка сухость кожи?
- Есть ли факторы, усугубляющие симптомы, например, холод, определенная одежда, стресс или определенные продукты?
- Страдали ли вы или другие члены семьи нейродермитом?
- Есть ли у вашего ребенка или в вашей семье какие-либо известные аллергии (например, сенная лихорадка) или астма?
- Известны ли пациенту какие-либо другие заболевания или проблемы со здоровьем, например, вульгарный ихтиоз (генетически обусловленное ороговение кожи), нарушения сна, психические расстройства, СДВГ?
Физическое обследование
После собеседования врач осмотрит пациента физически. Он внимательно рассматривает кожу по всему телу. Явным признаком атопического дерматита являются зудящие воспалительные изменения кожи, которые, в зависимости от возраста, обычно возникают на определенных участках. У детей это в основном лицо и разгибатели рук и ног. У взрослых часто поражаются внутренние поверхности рук и / или ног.
Если эти кожные воспаления носят хронический характер или повторяются, это также является серьезным признаком нейродермита. Это тем более верно, если семья пациента (или он сам) также осведомлена о сенной лихорадке, пищевой аллергии, аллергической астме или других кожных или респираторных аллергиях.
Есть и другие критерии, которые могут указывать на нейродермит. Если, например, кожа раздражается механически (например, при царапании ногтем или шпателем), это часто оставляет на коже беловатые пятна при нейродермите (белый дермографизм).
Дальнейшие исследования
Если врач подозревает, что нейродермит связан с аллергией, он может назначить соответствующие тесты на аллергию:
Например, подойдет укол-тест (патч-тест). Врач царапает небольшое количество распространенных возбудителей аллергии (пыльца, шерсть животных, клещи домашней пыли, пищевые продукты и т. Д.) На коже, обычно на предплечье. Если покраснение и / или волдыри образовались в одном или нескольких местах через 15-20 минут, это указывает на аллергию на рассматриваемый аллерген или аллергены.
Врач также может провести лабораторный анализ крови пациента на наличие специфических антител против определенных триггеров аллергии.
В неясных случаях нейродермита иногда может потребоваться взять небольшой образец кожи и более внимательно изучить его в лаборатории (биопсия кожи).
Исключение других заболеваний
Во время обследования врач должен исключить другие заболевания, которые могут вызвать симптомы, похожие на нейродермит. Эти так называемые дифференциальные диагнозы включают, например:
- другие виды экземы, например, общая контактная экзема, контактная экзема, вызывающая раздражение, микробная экзема или, особенно у младенцев, себорейная экзема.
- Псориаз ладоней и подошв стоп (psoriasis palmoplantaris)
- Грибковая инфекция кистей и стоп (tinea manuum et pedum)
- Чесотка
- у взрослых: стадия экземы кожной Т-клеточной лимфомы (разновидность рака лимфатической системы)
Часто встречаются смешанные изображения разных типов экземы. Поэтому важно иметь опытного врача и подробно описывать ему клиническую картину. Иногда имеет смысл, помимо педиатра, обратиться к дерматологу (дерматологу) и, при необходимости, к специалисту по аллергии (аллергологу).
Нейродермит: течение и прогноз
Почти в 85 процентах всех случаев нейродермита болезнь возникает в возрасте до пяти лет. По мере взросления экзема и зуд обычно снова исчезают: около 60 процентов всех детей с нейродермитом больше не проявляют никаких симптомов самое позднее в раннем взрослом возрасте.
Остальные 40 процентов по-прежнему страдают нейродермитом во взрослом возрасте. Это особенно заметно у пациентов, у которых атопическая экзема появилась в очень раннем детстве и приняла тяжелое течение. Даже если ребенок также страдает другими аллергическими (атопическими) заболеваниями, такими как сенная лихорадка или аллергическая астма, риск того, что его нейродермит сохранится во взрослом возрасте, увеличивается. То же самое применимо, если близкие члены семьи страдают атопическим заболеванием.
В любом случае при нейродермите очень важно своевременное и последовательное лечение. Заболевание невозможно вылечить регулярным уходом за кожей, лекарствами и т. Д. Однако терапия, оптимально адаптированная к индивидуальному пациенту, может облегчить симптомы нейродермита в остром приступе. Также многое можно сделать для предотвращения новых атак (см. Ниже).
Осложнения экземы
Осложнения могут возникнуть при течении атопического дерматита. Кожные инфекции развиваются наиболее часто, например, потому что расчесывание зудящей кожи дает болезнетворным микроорганизмам легкий путь проникновения:
- Этот микроб обычно вызывает дополнительные бактериальные инфекции при атопическом дерматите. Золотистый стафилококк. Его часто обнаруживают на коже, в носу и горле, даже у здоровых людей.
- В результате вирусных инфекций, например, могут развиться делярные бородавки или ярко выраженные «нормальные» бородавки. У некоторых пациентов возникает так называемая герпетическая экзема: вызванная вирусами герпеса, образуются многочисленные мелкие кожные пузырьки, обычно сопровождающиеся высокой температурой и увеличением лимфатических узлов. В тяжелых случаях существует смертельная опасность, особенно для детей!
- Грибковые инфекции (микозы) при нейродермите в основном вызываются дерматофитами или грибами Malassezia.
Редкие осложнения нейродермита включают заболевания глаз (такие как глаукома, отслоение сетчатки, слепота), круговое выпадение волос (гнездная алопеция) и задержка роста / низкий рост.
У некоторых больных нейродермитом также развивается вульгарный ихтиоз. Это генетическое нарушение ороговения кожи.
Самопроизвольное излечение нейродермита возможно в любое время, обычно в период полового созревания. Около 30 процентов взрослых, которые ранее страдали нейродермитом, все еще иногда страдают экземой или имеют очень чувствительную кожу. Если атопический дерматит все еще существует во взрослом возрасте, рецидивы обычно протекают легче, чем в детстве.
Нейродермит: профилактика
Что касается профилактики, различают два варианта атопического дерматита:
- Если у вас уже есть нейродермит, соответствующие меры могут предотвратить обострения. Это называется вторичной профилактикой.
- Первичная профилактика направлена на предотвращение нейродермита с самого начала.
Предотвратить обострения экземы
У большинства пациентов с атопическим дерматитом рецидивы возникают осенью и зимой. А вот весной и летом цвет лица часто улучшается. Невозможно предсказать, насколько сильны отдельные приступы, как долго они продолжаются и как часто происходят.
Но есть еще многое, что можно сделать, чтобы предотвратить приступ атопического дерматита. Прежде всего, это включает в себя предотвращение или, по крайней мере, сокращение отдельных триггеров. Вот несколько советов, как это сделать:
- Пациентам с атопическим дерматитом с пищевой аллергией следует избегать указанной пищи.
- В случае других аллергий (например, на пыльцу, клещей домашней пыли, шерсть животных и т. Д.) Пациенты с атопическим дерматитом должны по возможности избегать триггера аллергии.
- Людям с нейродермитом следует носить мягкую и приятную для кожи одежду (например, из хлопка, льна или шелка). С другой стороны, они часто плохо носят шерстяную одежду. Новую одежду всегда следует стирать и тщательно ополаскивать перед тем, как надеть ее в первый раз.
- Сигаретный дым усиливает симптомы атопического дерматита. В доме, где живет человек с атопическим дерматитом, не должно быть курения.
- Многие средства для чистки, ухода и косметики содержат вещества, которые дополнительно раздражают чувствительную кожу при нейродермите. Врач или фармацевт могут порекомендовать продукты, которые также подходят для лечения атопического дерматита.
- Неблагоприятных климатических условий (путешествия в жаркие страны, сухой воздух из-за кондиционирования воздуха и т. Д.) Также следует избегать больным нейродермитом.
- При нейродермите рекомендуется лечение, продолжающееся несколько недель в так называемом стимулирующем климате (Северное море, высокие горы и т. Д.). Он способствует заживлению экземы и может предотвратить новые обострения.
- Техники релаксации, такие как аутогенная тренировка, прогрессивная мышечная релаксация, йога или медитация, помогают против стресса и напряжения, вызывающих триггерные факторы.
- Регулярный обмен с другими пациентами с атопическим дерматитом в группе самопомощи может помочь пострадавшим лучше справиться со своим заболеванием. Это повышает психическое благополучие и, таким образом, может предотвратить новые приступы. Группы самопомощи особенно полезны для детей и подростков: многие стыдятся своей плохой кожи или их дразнят.
Выбор правильной профессии также имеет решающее значение для подростков и взрослых, страдающих нейродермитом: профессии, при которых кожа контактирует с водой, чистящими средствами, дезинфицирующими средствами или химическими продуктами, не подходят для пациентов с нейродермитом. То же самое касается очень грязных работ, таких как работы по сносу. Частый контакт с животными или мукой также может вызвать раздражение чувствительной кожи. Поэтому непригодными для лечения атопическим дерматитом профессиями являются, например, парикмахеры, пекари, кондитеры, повара, садовники, флористы, строительные рабочие, слесари, электрики, медсестры и другие медицинские работники, а также уборщики.
Снижают риск атопического дерматита
Некоторые меры могут снизить риск нейродермита и других атопических заболеваний (сенной лихорадки, аллергической астмы и т. Д.). Это особенно важно для детей из группы риска. Это дети, чьи семьи (родители, братья и сестры и т. Д.) Страдают атопическими заболеваниями.
Важные советы по профилактике атопического дерматита:
- Женщинам нельзя курить во время беременности. Даже после рождения дети должны расти в семье, где курение запрещено. Это снижает риск нейродермита и других атопических заболеваний.
- Младенцы должны находиться на полном грудном вскармливании не менее четырех месяцев. Это предотвращает развитие нейродермита, сенной лихорадки и тому подобного.
- Кормящим матерям следует придерживаться сбалансированной диеты. Также рекомендуется рыба: если женщины едят рыбу во время беременности и кормления грудью, риск нейродермита и других атопических заболеваний у ребенка снижается.
- Младенцы, не находящиеся (полностью) на грудном вскармливании, должны получать гипоаллергенную (ГК) детскую смесь, если в их семье есть атопические заболевания (например, нейродермит) (дети из группы риска).
- С 4-го месяца жизни можно кормить прикормом. Рыба также имеет здесь смысл: согласно имеющимся данным, употребление рыбы в пищу на первом году жизни защищает от атопических заболеваний, таких как нейродермит.
- Дети из группы риска не должны расти с кошками. С другой стороны, собаки не являются проблемой - они не повышают риск возникновения аллергии.
Есть свидетельства того, что так называемая средиземноморская диета (много растительной пищи, много рыбы, мало мяса, оливкового масла и т. Д.) Также может защитить от атопических заболеваний. То же самое и с овощами, фруктами, омега-3 жирными кислотами и молочным жиром. Но это еще предстоит изучить, прежде чем мы сможем дать точные рекомендации по питанию для профилактики нейродермита и других атопических заболеваний.
Дополнительная информация
Рекомендации по книгам:
- Диета и атопический дерматит: практическое руководство (Кармен Майовски, 2005, Eppe)
- Нейродермит, что приготовить ребенку? Ежедневное руководство для родителей (Герхильд Манн, Жанна Флах и Карин Бауэр, 2005, pala verlag gmbh)
- Нейродермит: советы пациентам и родственникам (Изабель Фелл, Томас Мюллер, Имке Риз и Эстер фон Стебут, 2014, akademos Wissenschaftsverlag)
Руководящие указания:
- Руководство «Нейродермит» Немецкого дерматологического общества (Статус: 2015 г .; обновление «Системной терапии нейродермита» в 2020 г.)