Ишемическая болезнь сердца
Доктор мед. Фабиан Синоватц - фрилансер в медицинской редакционной группе
Подробнее об экспертах Весь контент проверяется медицинскими журналистами.Ишемическая болезнь сердца (ИБС) - основная причина смерти в западных промышленно развитых странах. Атеросклероз («кальцификация сосудов») приводит к сужению коронарных артерий. Ишемическая болезнь сердца также известна как ишемическая болезнь сердца, поскольку сужение коронарного сосуда может привести к недостатку кислорода (ишемии) в частях сердца. Ишемическая болезнь сердца может вызвать сердечный приступ. Прочтите здесь все, что вам нужно знать об ишемической болезни сердца.
Коды МКБ для этого заболевания: коды МКБ - это международно признанные коды медицинских диагнозов. Их можно найти, например, в письмах от врачей или в справках о нетрудоспособности. I24I20I25
Ишемическая болезнь сердца (ИБС): описание
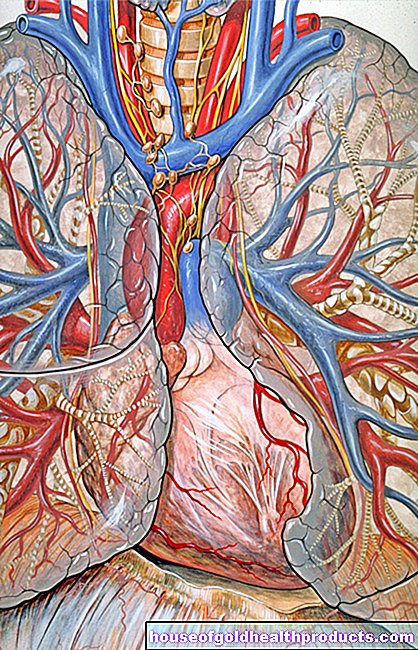
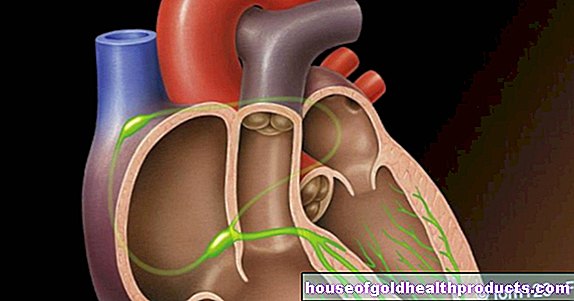
Ишемическая болезнь сердца (ИБС) - серьезное заболевание сердца, вызывающее нарушение кровообращения в сердечной мышце. Причина тому - суженные коронарные артерии. Эти артерии также называют «коронарными артериями» или «коронарными артериями». Они окружают сердечную мышцу кольцом и снабжают ее кислородом и питательными веществами.
Причиной ишемической болезни сердца (ИБС) является атеросклероз (кальцификация кровеносных сосудов) коронарных сосудов: липиды крови, тромбы (тромбы) и соединительная ткань откладываются на внутренних стенках сосудов. Это уменьшает внутренний диаметр сосуда, что затрудняет кровоток.
Типичный симптом ишемической болезни сердца (ИБС) - стеснение в груди (стенокардия), которое усиливается при физической нагрузке, поскольку существует несоответствие между подачей кислорода и потреблением кислорода (коронарная недостаточность). Сердечный приступ или внезапная сердечная смерть могут быть вызваны ишемической болезнью сердца. Ишемическая болезнь сердца (ИБС) - одно из наиболее распространенных заболеваний, которое на протяжении многих лет является лидером в статистике причин смерти в Германии. Ишемическая болезнь сердца (ИБС) чаще поражает мужчин, которые в среднем также заболевают раньше, чем женщины.
Ишемическая болезнь сердца: определение
Ишемическая болезнь сердца (ИБС) определяется как состояние, при котором артериосклероз («кальцификация сосудов») приводит к недостаточному кровотоку и, следовательно, к диспропорции между подачей кислорода и потреблением кислорода (коронарная недостаточность) в частях сердечной мышцы.
Ишемическая болезнь сердца: классификация:
В зависимости от степени выраженности артериосклеротических изменений ишемическая болезнь сердца подразделяется на следующие степени тяжести:
- Ишемическая болезнь сердца - заболевание одного сосуда: одна из трех основных ветвей коронарных артерий поражена одним или несколькими сужениями (стенозами).
- Ишемическая болезнь сердца - болезнь двух сосудов: две из трех основных ветвей коронарных артерий поражены одним или несколькими сужениями (стенозами).
- Ишемическая болезнь сердца - болезнь трех сосудов: все три основные ветви коронарных артерий поражены одним или несколькими сужениями (стенозами).
К основным ответвлениям относятся также их исходящие ответвления, то есть весь район реки, в котором они питают сердечную мышцу.
Ишемическая болезнь сердца: симптомы
Симптомы зависят от того, насколько коронарные артерии сужены из-за ишемической болезни сердца и где находится узкое место. Небольшие сужения часто не вызывают никаких симптомов. Однако если кровеносные сосуды сильно сужены, ишемическая болезнь сердца вызывает типичные симптомы:
Грудная боль
Ишемическая болезнь сердца обычно проявляется в виде боли в груди, стеснения в груди или жжения за грудиной. Врачи называют это состояние стенокардией. Симптомы ишемической болезни сердца возникают, прежде всего, тогда, когда сердце испытывает повышенную потребность в кислороде, то есть при физическом или эмоциональном стрессе. Боль при стенокардии часто распространяется в левую руку, но иногда также в шею, горло, спину, челюсть, зубы или верхнюю часть живота. («Ощущение кольца на груди»).Недостаток кислорода в сердечных мышцах является причиной боли при сужении коронарных артерий как части ИБС. Если боль уменьшается при введении сосудорасширяющего препарата нитроглицерина, это явный признак наличия стенокардии. Если коронарная артерия сужена на 70 процентов от ее нормальной ширины (стеноз), жалобы на стенокардию обычно возникают в состоянии покоя. Так называемые сердечные швы (короткие швы в груди) не являются специфическим признаком ишемической болезни сердца.
Сердечные аритмии
Ишемическая болезнь сердца часто также вызывает сердечную аритмию. Недостаток кислорода в сердечной мышце также влияет на электрические импульсы (проведение возбуждения) в сердце. Сердечные аритмии, вызванные ишемической болезнью сердца, можно подтвердить с помощью ЭКГ (электрокардиограммы) и оценить их потенциальный риск. Потому что многие люди имеют безобидную сердечную аритмию и не страдают ИБС.
У диабетиков и пожилых людей симптомы часто отсутствуют.
У некоторых людей с ИБС, особенно у диабетиков, нет или почти нет каких-либо заметных симптомов. В этом случае говорят о тихой ишемии (недостаточном кровотоке). В большинстве случаев нервы в сердце и во всем теле пострадавших настолько повреждены сахарным диабетом, что больше не могут должным образом передавать болевые сигналы, вызванные ишемической болезнью сердца (диабетическая невропатия). Сердечная мышца повреждена незаметно для диабетика. Симптомы ишемической болезни сердца также могут быть нетипичными у людей старше 75 лет. Они могут проявляться тошнотой и головокружением без типичной боли в груди или левой руке.
Ишемическая болезнь сердца: причины и факторы риска
Ишемическая болезнь сердца (ИБС) развивается с годами в результате взаимодействия различных причин и факторов риска. Многочисленные научные исследования доказывают, что ишемическая болезнь сердца связана с упомянутыми здесь факторами риска. Многих из них можно избежать, приняв соответствующий образ жизни. Это может резко снизить риск развития ИБС.
Недостаток кислорода в сердце (ишемическая болезнь сердца)
У людей с ишемической болезнью сердца нарушается приток крови к сердечной мышце. Причина этого - сужение коронарных артерий из-за отложений жира или кальция (атеросклероз или коронарный склероз). Эти отложения расположены в сосудистой стенке коронарных артерий и образуют так называемые бляшки, которые сужают диаметр сосуда в одном или нескольких местах. В результате через коронарные артерии проходит слишком мало крови, и в сердечной мышце возникает недостаток кислорода (ишемическая болезнь сердца). Существует диспропорция между потребностью в кислороде и поставкой кислорода (коронарная недостаточность). Особенно это заметно во время тренировки. Если диаметр коронарных артерий уменьшается вдвое, как правило, также возникают нарушения кровообращения.
Управляемые факторы риска ишемической болезни сердца:
| Фактор риска | Объяснение |
| Нездоровая диета и ожирение | У людей с избыточным весом обычно повышен уровень липидов в крови: слишком много холестерина и других липидов в крови вредно, потому что они вызывают откладывание частиц избыточного холестерина на стенках артериальных сосудов и приводят к воспалению и кальцификации. Это делает сосуды более жесткими и более узкими. Кроме того, в жировой ткани живота образуются вещества-переносчики воспаления, которые оказывают прямое повреждающее действие на стенки сосудов и способствуют развитию ишемической болезни сердца. |
| Сидячий образ жизни | Соответствующие упражнения снижают артериальное давление, повышают уровень холестерина и повышают чувствительность мышечных клеток к инсулину. При недостатке физических упражнений эти защитные эффекты отсутствуют, и спустя годы может возникнуть ишемическая болезнь сердца. |
| курение | Вещества табачного дыма (сигареты, сигары, трубки) способствуют, среди прочего, образованию нестабильных отложений (бляшек) в сосудах. По данным Немецкого кардиологического общества (DGK), каждая сигарета сокращает жизнь примерно на 30 минут. |
| Высокое кровяное давление | Высокое кровяное давление (гипертония) напрямую повреждает стенки сосудов. |
| Повышенный уровень холестерина | Высокий уровень холестерина ЛПНП и низкий уровень холестерина ЛПВП способствуют образованию бляшек. |
| Сахарный диабет | Плохо контролируемый диабет (диабет) приводит к неизменно высокому уровню сахара в крови, что, в свою очередь, приводит к повреждению кровеносных сосудов и развитию ишемической болезни сердца. |
Факторы риска ишемической болезни сердца, на которые невозможно повлиять:
| Фактор риска | Объяснение |
| Мужской пол | Женщины до менопаузы (менопаузы) имеют более низкий риск ишемической болезни сердца (ИБС). Потому что, согласно распространенному мнению, они лучше защищены женскими половыми гормонами (особенно эстрогеном). Мужчины подвержены более высокому риску ишемической болезни сердца. |
| Генетическая предрасположенность | Сердечно-сосудистые заболевания чаще встречаются в некоторых семьях, поэтому с большой вероятностью гены играют роль в ишемической болезни сердца. |
| возраст | Заболеваемость у мужчин увеличивается с 45 лет, у женщин - с 50. Чем старше человек, тем больше вероятность того, что у него ишемическая болезнь сердца. |
Ишемическая болезнь сердца: обследования и диагностика
Ишемическая болезнь сердца (ИБС) диагностируется и лечится кардиологом. Семейный врач также может связаться с вами при появлении признаков ишемической болезни сердца. Обсуждение анамнеза (истории болезни) имеет большое значение для диагностики и наблюдения за прогрессом. Медицинский осмотр может выявить факторы риска ишемической болезни сердца (ИБС) и дать приблизительную оценку общего физического состояния. Ишемическая болезнь сердца подтверждается различными аппаратными исследованиями.
Анамнез (анамнез):
Перед фактическим осмотром врач задает несколько вопросов, чтобы узнать больше о характере и продолжительности текущих симптомов. Любые перенесенные ранее заболевания или сопутствующие симптомы также актуальны для врача. Опишите характер, продолжительность и серьезность симптомов и, самое главное, ситуации, в которых они возникают. Врач задаст разные вопросы, например:
- Какие у вас жалобы?
- Когда (в какой ситуации) возникают жалобы?
- Усиливает ли боль физическая нагрузка?
- Какие лекарства вы принимаете?
- Есть ли у вас в семье аналогичные симптомы или известная ишемическая болезнь сердца, например, у ваших родителей, братьев и сестер?
- Были ли у вас в прошлом аномалии сердца?
- Вы курите? Если да, то сколько и как долго?
- Вы занимаетесь спортом?
- Какое у вас питание? Вы уже знали о высоком уровне холестерина или липидов в крови?
Физическое обследование
После обсуждения анамнеза вас осмотрит врач. Особенно важно прослушать сердце и легкие с помощью стетоскопа (аускультация). Медицинский осмотр дает врачу общее представление о вашей физической работоспособности. Некоторые врачи также осторожно надавливают на вашу грудь, чтобы проверить, не является ли проблема с опорно-двигательным аппаратом (например, заболевание позвоночника или мышечное напряжение) причиной боли в груди.
Дальнейшие исследования:
На наличие ишемической болезни сердца можно однозначно ответить, прежде всего, с помощью целевых измерений и графического изображения сердца и его сосудов. Другие обследования включают:
Измерение артериального давления
Высокое кровяное давление (артериальная гипертензия) - решающий фактор риска развития ишемической болезни сердца. Согласно действующим европейским рекомендациям, если систолическое давление выше 140 мм рт. Ст. И диастолическое выше 90 мм рт.
Врачи также часто проводят длительные измерения артериального давления. Практикующая бригада выдает пациентам тонометр, и они отправляются с ним домой. Там прибор регулярно измеряет артериальное давление. Артериальная гипертензия присутствует, если среднее значение по всем измерениям превышает систолическое 130 мм рт. Ст. И диастолическое 80 мм рт. Ст.
Анализ крови:
С одной стороны, показатели липидов крови (холестерин, триглицериды) определяются в анализе крови. С другой стороны, в случае острой боли в груди врач может использовать определенные показатели крови (маркеры: CK, CK-MB, тропонин), чтобы проверить, не повреждена ли сердечная мышца. Другие параметры, такие как почки и уровень сахара, играют решающую роль с точки зрения возможных сопутствующих заболеваний.
Электрокардиограмма покоя (ЭКГ покоя)
Базовое обследование - ЭКГ покоя. Электрическое возбуждение сердца передается через электроды на коже. Ишемическая болезнь сердца (ИБС) иногда может показывать типичные изменения на ЭКГ.
Однако ЭКГ тоже может быть в норме, хотя есть ишемическая болезнь сердца!
Стресс-электрокардиограмма (стресс-ЭКГ)
В этом варианте ЭКГ электрические потенциалы сердца регистрируются не в состоянии покоя, а во время физических нагрузок, обычно на велоэргометре. Это имеет смысл, потому что некоторые патологические изменения, которые можно увидеть на ЭКГ, проявляются только тогда, когда вы напрягаетесь.
УЗИ сердца (эхокардиография)
Эхокардиография может показать размер сердца, движение сердечной мышцы и насосную функцию, а также возможные проблемы с сердечным клапаном. Обследование может проводиться как в покое (эхокардиография в покое), так и при физических нагрузках (эхокардиография с напряжением). Например, если пациент не может правильно выполнять упражнения на велоэргометре из-за выраженной ишемической болезни сердца, сердцебиение также можно ускорить путем приема лекарств.
Сцинтиграфия миокарда
При сцинтиграфии миокарда в вену вводят слаборадиоактивный маркер. Это вещество в основном накапливается в здоровой ткани сердечной мышцы. Затем радиоактивное излучение можно записать как фотографию. Это обследование также может проводиться в условиях стресса и поэтому является альтернативой стресс-эхокардиографии. Если радиоактивное вещество не накапливается должным образом в некоторых участках сердечной мышцы, это указывает на недостаток кислорода и, следовательно, на ишемическую болезнь сердца.
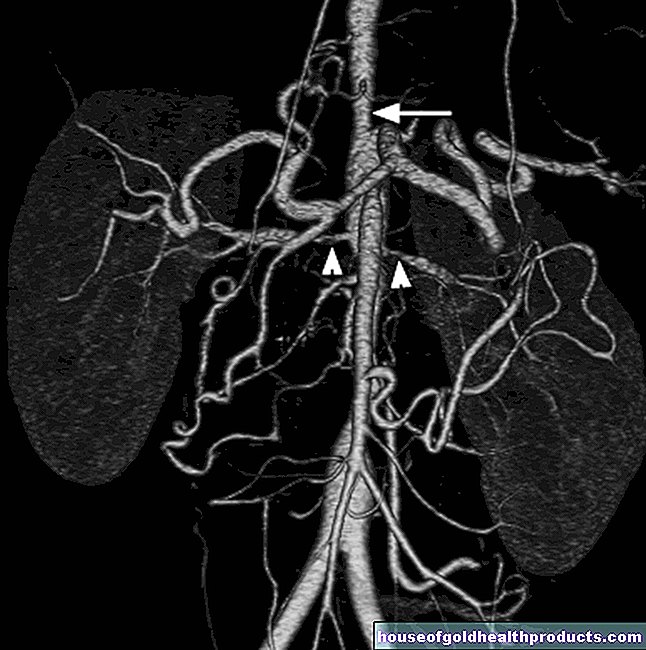
Катетеризация сердца (коронарография)
При ишемической болезни сердца (ИБС) коронарная ангиография («сердечный катетер») является одним из наиболее важных обследований для диагностики и лечения. Тонкая трубка (катетер) продвигается через большую артерию к сердцу через доступ в паховой или рука. Когда кончик катетера находится в правильном положении, выпускается рентгеноконтрастная среда, и одновременно делается рентгеновское изображение. Во время этого обследования вы можете очень точно увидеть отдельные коронарные сосуды и возможные сужения. Врачи также могут оценить насосную способность сердца. В случае сужения (стеноза), например, терапевтически можно использовать стент (небольшую трубку из металла), чтобы сохранить сужение открытым или расширить сужение.
Другие процедуры визуализации
В некоторых случаях для определения степени ишемической болезни сердца (ИБС) необходимы специальные методы визуализации. Это включает:
- Позитронно-эмиссионная томография (перфузионная ПЭТ миокарда)
- Многосрезовая компьютерная томография сердца (кардио-КТ)
- Магнитно-резонансная томография сердца (МРТ сердца)
МРТ также можно проводить в «стрессовом» состоянии. Как и в упомянутых стресс-тестах, пациенту назначают лекарство и контрастное вещество.
Диагностика подозрения на сердечный приступ
При подозрении на острый коронарный синдром немедленно проводят ЭКГ и специальные анализы крови (сердечный тропонин). Острый коронарный синдром - это собирательный термин для различных фаз острых нарушений кровообращения в коронарных артериях, которые могут быть непосредственно опасными для жизни. К ним относятся инфаркт миокарда с подъемом сегмента ST и без него (STEMI или Non-STEMI / NSTEMI) на ЭКГ, а также так называемая нестабильная стенокардия. Если ЭКГ и / или анализы крови указывают на сердечный приступ, проводится исследование сердечного катетера.
Ишемическая болезнь сердца: лечение
При ишемической болезни сердца (ИБС) основная цель терапии - улучшить качество жизни пациента и остановить прогрессирование болезни. Кроме того, следует предотвратить такие осложнения, как сердечный приступ. ИБС нельзя вылечить. Однако, как правило, симптомы, например стенокардия, можно эффективно лечить, и можно успешно избежать таких последствий, как сердечный приступ. В результате качество жизни многих пациентов такое же, как и у здоровых людей.
Ишемическая болезнь сердца также может вызывать психические заболевания, такие как депрессия. Психическое напряжение, в свою очередь, отрицательно сказывается на ишемической болезни сердца. Поэтому в случае ишемической болезни сердца во время лечения также учитываются любые психологические проблемы. Помимо целенаправленного устранения факторов риска, терапия ишемической болезни сердца также включает, прежде всего, медикаментозный и часто хирургический подход.
Снижение факторов риска
Регулярная физическая активность полезна для пациентов с ишемической болезнью сердца, поскольку, помимо прочего, может снизить кровяное давление и положительно повлиять на уровень сахара в крови и метаболизм липидов в крови. Вы должны определить интенсивность и продолжительность тренировки по согласованию с врачом и регулярно корректировать ее.Курение является важным фактором риска развития ишемической болезни сердца, и его следует срочно прекратить, чтобы болезнь не прогрессировала (бросьте курить). Правильное питание, например средиземноморская диета, улучшает обмен веществ. Пациентам с тяжелым ожирением рекомендуется снизить вес.
Медикамент
Ишемическую болезнь сердца можно лечить с помощью ряда лекарств, которые не только облегчают симптомы (например, стенокардию), но также предотвращают осложнения и увеличивают продолжительность жизни.
Препараты, улучшающие прогноз ишемической болезни сердца и предотвращающие сердечные приступы:
- Ингибиторы тромбоцитов: ингибиторы агрегации тромбоцитов предотвращают скопление тромбоцитов (тромбоцитов) и, таким образом, предотвращают образование тромбов (тромбоз) в коронарных артериях. Активным ингредиентом выбора при ишемической болезни сердца является ацетилсалициловая кислота (АСК).
- Блокаторы бета-рецепторов («бета-блокаторы»): они снижают кровяное давление, замедляют сердцебиение, тем самым уменьшая потребность сердца в кислороде и облегчая работу сердца. После сердечного приступа или ИБС с сердечной недостаточностью риск смерти снижается. Бета-адреноблокаторы - препарат выбора для пациентов с ишемической болезнью сердца и высоким кровяным давлением.
- Гиполипидемические препараты: гиполипидемическая терапия в основном проводится статинами. Они снижают уровень холестерина и замедляют прогрессирование атеросклероза. Пациенты с нормальным уровнем липидов в крови также получают пользу.
Лекарства, облегчающие симптомы ишемической болезни сердца:
- Нитраты: они расширяют кровеносные сосуды в сердце, поэтому оно лучше снабжается кислородом. Они также расширяют кровеносные сосуды по всему телу, поэтому кровь медленнее течет обратно к сердцу. Сердце должно меньше перекачивать и потреблять меньше кислорода. Нитраты действуют особенно быстро и поэтому подходят в качестве неотложных лекарств в случае острого приступа стенокардии.
Ни в коем случае нельзя принимать нитраты вместе со средствами против импотенции (ингибиторами фосфодиэстеразы 5, например силденафилом)! Это может привести к опасному для жизни падению артериального давления!
- Антагонисты кальция: эта группа веществ также расширяет коронарные артерии, снижает кровяное давление и успокаивает сердце.
Прочие препараты:
- Ингибиторы АПФ: они улучшают прогноз у пациентов с сердечной недостаточностью или высоким кровяным давлением.
- Блокаторы рецепторов ангиотензина-I: они используются при непереносимости ингибиторов АПФ.
Катетеризация сердца и шунтирование
Если ишемическая болезнь сердца не может быть адекватно купирована с помощью лекарств, также возможно расширение коронарных артерий (ЧТКА / ЧКВ) или операция шунтирования:
Во время операции шунтирования узкое место в коронарной артерии перекрывается. Для этого сначала удаляется здоровый сосуд с груди или голени и пришивается к коронарной артерии за сужением (стенозом). Операция шунтирования особенно подходит, если три основных ствола коронарных артерий сильно сужены (болезнь трех сосудов). Хотя операция сложна, она значительно улучшает качество жизни и прогноз для большинства людей.
При ЧТКА (чрескожная транслюминальная коронарная ангиопластика) сужение немного расширяется с помощью надувного баллона в рамках лечения сердечным катетером. При необходимости врачи могут затем вставить гибкий металлический цилиндр (стент) в сужение коронарной артерии, чтобы оно оставалось открытым (ЧКВ = чрескожное коронарное вмешательство).
Ишемическую болезнь сердца также можно лечить с помощью шунтирования или ЧКВ, если поражены несколько коронарных артерий или сужение происходит в начале большого сосуда. Решение об обходе или расширении всегда принимается индивидуально. Помимо результатов, это также зависит от сопутствующих заболеваний и возраста.
Спорт как терапия ИБС
У пациентов с ишемической болезнью сердца (ИБС) упражнения могут положительно повлиять на течение болезни и прогноз. При регулярных тренировках пациент улучшает физическую форму и дольше не имеет симптомов при физических нагрузках. Это, в свою очередь, значительно повышает качество жизни.
Таким образом, спорт нацелен именно на факторы риска, вызывающие ишемическую болезнь сердца. Но регулярные тренировки также положительно влияют на течение болезни. Спорт на выносливость может замедлить прогрессирование заболевания при ИБС, в некоторых случаях остановить его, а в отдельных случаях даже обратить вспять.
Начало обучения в ХК
Прежде чем пациент с ИБС начнет тренировки, он должен находиться в стабильном клиническом состоянии. Физические тренировки при сердечных заболеваниях никогда не должны проводиться без предварительной консультации с врачом. Пациентам с ИБС рекомендуется участие в долгосрочной программе наблюдения (например, в амбулаторной кардиологической спортивной группе).
Если у пациента с ИБС был сердечный приступ (ИМпST и ИМпST), научные исследования рекомендуют начинать тренировку рано - уже через семь дней после сердечного приступа. Эта ранняя мобилизация поддерживает процесс заживления.
После несложной операции по расширению коронарных артерий (чрескожная транслюминальная коронарная ангиопластика, ЧТКА) пациент может начать индивидуальную спортивную программу на четвертый день после операции. Однако это должно происходить под наблюдением врача или терапевта.
В случае шунтирования пострадавший может начать раннюю мобилизацию уже через 24-48 часов после операции. Однако в первые несколько недель следует ожидать ограничений, связанных с процедурой. Тренировку следует начинать с легких упражнений.
Следует избегать опорных, растягивающих и давящих нагрузок в течение как минимум шести недель. Давление на грудь также не рекомендуется в первые несколько недель после процедуры. Резких движений быть не должно. Если процедура была проведена малоинвазивным способом, этот период времени может быть короче.
Если у вас болезнь сердца, обязательно обсудите начало тренировки с врачом заранее.
План тренировок в ХК
Кардио-спорт включает в себя различные дисциплины. Каждый пациент получает план тренировок в зависимости от его состояния здоровья и индивидуальной подготовки. Обычно это включает следующие модули
Тренировка на умеренную выносливость
Основное внимание в кардиологических видах спорта уделяется тренировкам на выносливость. Потому что сердечно-легочная выносливость - самый важный защитный фактор при ИБС. Согласно рекомендации Немецкого общества профилактики и реабилитации сердечно-сосудистых заболеваний, кардиологические пациенты должны заниматься не менее 30 минут тренировок на умеренную выносливость четыре-пять раз в неделю.
Для пациентов с ИБС десяти минут быстрой ходьбы в день со скоростью около 5 км / ч в начале тренировки достаточно, чтобы снизить риск смерти до 33 процентов. В качестве альтернативы, если темп слишком быстрый, пострадавшие могут идти медленно (примерно от 3 до 4 км / ч) в течение 15-20 минут.
Подходящими видами спорта на выносливость в KHK являются, например:
- (быстрая) ходьба
- Прогулка по мягкому коврику / по песку
- Ходьба / скандинавская ходьба
- Степ-аэробика
- поход
- Ехать на велосипеде
- Подъем по лестнице (например, на степпере)
- гребля
- плавать
Важно, чтобы кардиологические пациенты выбирали вначале короткие фазы упражнений продолжительностью от пяти до максимум десяти минут. Затем продолжительность упражнения медленно увеличивается в ходе тренировки. Потому что наибольший эффект наблюдается у пациентов, которые больше всего напрягаются. С каждым удвоением уровня активности риск смерти снижается еще на десять процентов в течение четырех недель.
Пациентам с сердечными заболеваниями важно подобрать правильную интенсивность упражнений. Как показывает практика, если вы потеете и дышите быстрее, но при этом можете без проблем разговаривать со своим партнером по тренировке, интенсивность тренировки хорошая. Также старайтесь поддерживать как можно более постоянную интенсивность. Так, например, при беге трусцой избегайте быстрого спринта в конце упражнения.
Убедитесь, что вы не превышаете пределы пульса, которые можно определить, например, на ЭКГ с нагрузкой. Монитор сердечного ритма может помочь вам придерживаться правильных рамок и оптимально тренироваться во время тренировок.
Желаемая зона тренировки для пациентов с ИБС составляет от 40 до 85% VO2max. VO2max описывает максимальное количество кислорода, которое может усвоить организм при максимальной нагрузке. Во время тренировки на выносливость частота пульса должна составлять от 60 до 90 процентов.
Силовые упражнения
Укрепляющие упражнения служат для развития и наращивания мышц. Мышечная масса потребляет больше энергии, чем жир в состоянии покоя, и помогает в борьбе с лишними килограммами. При добросовестном выполнении под профессиональным руководством силовые упражнения не представляют риска выше среднего для кардиологических пациентов. Чтобы избежать пиков артериального давления, важно избегать дыхания под давлением во время нагрузки. Кроме того, спортсмен должен максимально полностью расслабить мышцы между повторениями.
К мягким упражнениям для сердечных больных для наращивания мышц верхней части тела относятся, например:
- Укрепление грудных мышц: сядьте на стул прямо, сложите руки перед грудью и удерживайте их несколько секунд. Затем отпустите и расслабьтесь. Повторить несколько раз
- Укрепление плеч: сядьте на стул, сложите пальцы перед грудью и потяните наружу. Удерживайте поезд несколько секунд, затем полностью расслабьтесь.
- Укрепление рук: встаньте перед стеной и положите руки на стену примерно на уровне плеч. Согните руки и отжимайтесь от стены. От десяти до 15 повторений.
Особенно осторожно выполняйте упражнения для ног с помощью следующих упражнений:
- Укрепление отводящих (разгибающих) мышц: сядьте на стул прямо и прижмите руки к коленям снаружи. Ноги работают против рук. Удерживайте давление в течение нескольких секунд, а затем расслабьтесь.
- Укрепление приводящих мышц (сгибателей): сядьте на стул, положив руки между колен. Теперь вытолкните наружу руками. Ноги работают против рук. Удерживайте напряжение в течение нескольких секунд, а затем полностью расслабьтесь.
Тренировка по световым схемам
В кардиологических группах часто проводят легкие круговые тренировки. Например, участники завершают восемь разных станций. В зависимости от выбранных упражнений, они одновременно развивают выносливость, силу, гибкость и координацию. За одной минутой упражнений следует 45-секундный перерыв. Затем спортсмены переходят к следующей станции. Есть один или два раунда в зависимости от индивидуальной подготовки.
Все дисциплины способствуют повышению качества жизни пациентов и лучшему решению повседневных задач.
Ишемическая болезнь сердца: течение и прогноз
Прогноз ишемической болезни сердца (ИБС) зависит, среди прочего, от того, сколько сужений в коронарных сосудах, где они расположены и насколько далеко зашло заболевание. Также для прогноза важно наличие других заболеваний, таких как высокое кровяное давление, диабет, хронические заболевания печени или легких, нарушения артериального кровообращения в других органах (головной мозг, почки, ноги), сердечная недостаточность или злокачественные опухоли. Прогноз неблагоприятный, если вы в прошлом пережили сердечный приступ. Одиночество, депрессия и отказ от активной общественной жизни также негативно влияют на прогноз ИБС.
В большинстве случаев можно контролировать ишемическую болезнь сердца с помощью лекарств и, при необходимости, устранения узкого места. Если ишемическая болезнь сердца хорошо лечится, многие люди могут вести бессимптомную жизнь, как и у здоровых людей. Долгосрочный прогноз ишемической болезни сердца также в решающей степени зависит от того, удастся ли пострадавшему внести устойчивые изменения в свой образ жизни. Это означает: отказ от никотина, много физических упражнений, отказ от лишнего веса и здоровое питание. Также важны постоянный прием прописанных лекарств и регулярные осмотры у врача.
Если ишемическая болезнь сердца (ИБС) обнаруживается поздно или лечится неадекватно, сердечная недостаточность может развиться как вторичное заболевание. В этом случае прогноз ухудшается. При нелеченой ИБС также увеличивается риск сердечного приступа.
Осложнение ишемической болезни сердца: острый инфаркт миокарда.
Ишемическая болезнь сердца (ИБС) - основа развития острого сердечного приступа. При ИБС одна или несколько коронарных артерий сужены из-за так называемых бляшек на стенке сосудов. Если такая бляшка внезапно разрывается (разрыв бляшки), локально активируется свертывание крови и тромбоциты (тромбоциты) прикрепляются к бляшке. Это приводит к окклюзии (тромбозу) коронарной артерии в относительно короткие сроки. Те части, которые ранее снабжались кровью из теперь закрытой коронарной артерии, страдают от недостатка кислорода (острая коронарная недостаточность) и в результате повреждаются.
В случае острого сердечного приступа обычно появляются дополнительные симптомы, такие как одышка, потливость, тошнота и страх смерти. При подозрении на сердечный приступ самая важная мера - как можно скорее обратиться в больницу с лабораторией сердечного катетера. С сердечным катетером кровоток в закрытой коронарной артерии часто может быть восстановлен вовремя, тем самым предотвращая более серьезные повреждения. Существующее заболевание коронарной артерии является наиболее важным фактором риска развития сердечного приступа, и поэтому его следует всегда лечить.
теги: системы органов Диагностика здоровое рабочее место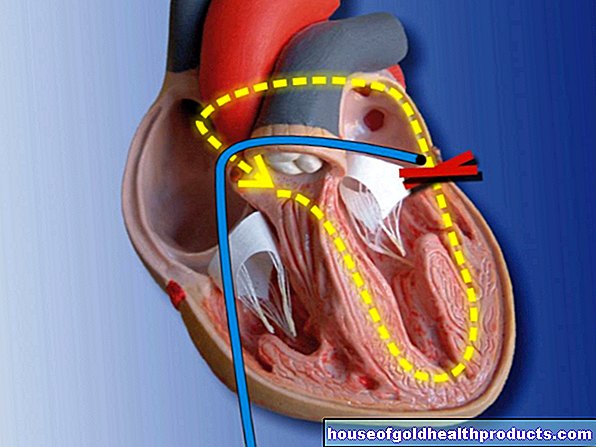








.jpg)