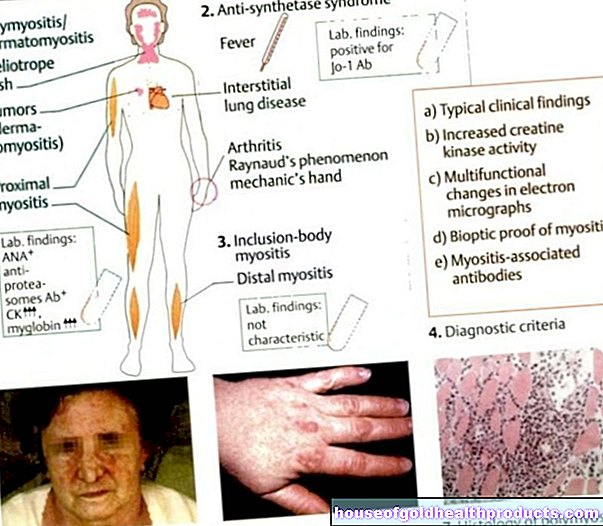
Рак печени
и Мартина Файхтер, медицинский редактор и биолог ОбновлениеДоктор мед. Джулия Шварц - писатель-фрилансер в медицинском отделе
Подробнее об экспертахМартина Файхтер изучала биологию в аптеке по выбору в Инсбруке, а также погрузилась в мир лекарственных растений. Оттуда было недалеко до других медицинских тем, которые все еще увлекают ее по сей день. Она обучалась журналистике в Академии Акселя Шпрингера в Гамбурге и работает в с 2007 года - сначала редактором, а с 2012 года - писателем-фрилансером.
Подробнее об экспертах Весь контент проверяется медицинскими журналистами.
Рак печени - это злокачественная опухоль печени. Чаще всего это рак печени, который нередко развивается в результате цирроза печени.Обычно это вызывает только такие симптомы, как боль в верхней части живота и нежелательная потеря веса на поздней стадии. Рак печени поражает мужчин чаще, чем женщин. Подробнее об этом типе опухолей и других формах рака печени читайте здесь.
Коды МКБ для этого заболевания: коды МКБ - это международно признанные коды медицинских диагнозов. Их можно найти, например, в письмах от врачей или в справках о нетрудоспособности. C22C24
Рак печени: описание
Рак печени - злокачественное заболевание печени. Этот орган выполняет в организме множество задач:
- Печень использует питательные вещества, всасываемые из кишечника. Например, он хранит избыток сахара (глюкозы) в виде гликогена. Некоторые витамины и железо также накапливаются в печени, когда они не нужны организму.
- Этот орган участвует в контроле метаболизма сахара, белков и жиров.
- Печень производит желчь, необходимую для переваривания жиров в кишечнике.
- Он производит факторы свертывания крови, а также исходные материалы для образования половых гормонов и собственных жиров организма.
- Как центральный орган детоксикации, печень преобразует и расщепляет загрязнители, наркотики, алкоголь и некоторые эндогенные вещества. Здесь также происходит распад старых красных кровяных телец.
Эти задачи жизненно важны для организма. Заболевания печени, такие как рак печени, могут иметь соответственно серьезные последствия. Злокачественная опухоль возникает, когда клетки печени дегенерируют так, что вместо того, чтобы выполнять свои задачи, они начинают бесконтрольно размножаться и при этом вытеснять здоровые ткани. В результате ухудшается работа печени.
Различные виды злокачественных опухолей печени
Злокачественные опухоли в печени могут иметь разное происхождение. Соответственно, различают первичные и вторичные опухоли печени.
Первичные опухоли печени
Первичная опухоль печени берет свое начало непосредственно в печени - здесь врачи говорят о раке печени. В зависимости от того, какие клетки дегенерируют, возникают разные формы рака печени. Это включает:
- Рак печени (гепатоцеллюлярная карцинома, ГЦК): в подавляющем большинстве случаев первичные опухоли печени представляют собой гепатоцеллюлярную карциному - злокачественную опухоль, которая возникает из дегенерированных клеток печени (гепатоцитов).
- Внутрипеченочная холангиокарцинома (iCC): эта первичная опухоль печени развивается из желчных протоков внутри органа и чаще встречается у женщин, чем у мужчин. Рак желчных протоков может также развиться из желчных протоков за пределами печени и в таком случае называется внепеченочной холангиокарциномой (ЭКХ).
- Гемангиосаркома печени: эта редкая форма рака печени начинается со стенок кровеносных сосудов печени. Такая злокачественная опухоль кровеносных сосудов может развиваться не только в печени, но и в других частях тела.
Вторичные опухоли печени
Вторичные опухоли печени - это метастазы в печень, то есть поселения (дочерние опухоли) раковой опухоли в другом участке тела. Эта исходная опухоль (первичная опухоль) часто находится в легких, груди, матке, простате или желудочно-кишечном тракте. Отдельные раковые клетки первичной опухоли могут достигать печени через кровь и там оседать. В Европе такие метастазы в печень встречаются чаще, чем рак печени.
Ниже лечится только рак печени!
Частота рака печени
В Европе рак печени встречается относительно редко: по данным Всемирной организации здравоохранения (ВОЗ), в 2020 году он был впервые диагностирован у 58 079 мужчин и 29 551 женщины. Заболевание возникает преимущественно в пожилом возрасте.
Во многих европейских странах и США заболеваемость раком печени значительно выросла за последние 35 лет. Причинами этого, вероятно, являются растущее число случаев цирроза печени, ожирения и сахарного диабета, а также множество новых случаев гепатита С в 1960-х, 1970-х и 1980-х годах - все они являются факторами риска рака печени.
Рак печени: симптомы
Вы можете узнать симптомы рака печени в статье Рак печени - Симптомы.
Рак печени: причины и факторы риска
Точные причины рака печени еще полностью не изучены. Однако существует множество известных факторов риска, способствующих развитию (первичного) рака печени. Существуют различия между различными типами первичного рака печени. Вот самые важные:
Факторы риска гепатоцеллюлярной карциномы
Цирроз печени
Клеточный рак печени развивается более чем в 80% случаев в результате сморщенной печени (цирроза печени). Основными причинами цирроза печени и, следовательно, клеточного рака печени являются:
- хроническое воспаление печени, вызванное вирусами гепатита C или гепатита B
- хроническое употребление алкоголя
- Неалкогольная жировая дистрофия печени (развивается в основном в результате очень избыточного веса и / или сахарного диабета 2 типа)
Хроническая инфекция гепатита В и неалкогольная жировая дистрофия печени также могут напрямую привести к раку печени - без цирроза печени в качестве «обходного пути».
При циррозе печени ткань печени все чаще отмирает и покрывается рубцами (фиброз печени). Печень пытается компенсировать прогрессирующую потерю функциональной ткани за счет образования множества новых клеток печени - таким образом стимулируется деление клеток. Поскольку ошибки в генетическом коде могут возникать каждый раз, когда клетка делится, это увеличивает риск развития раковых клеток. Следовательно, клеточный рак печени - частое последствие цирроза печени.
Вещества, токсичные для печени (гепатотоксины)
Различные токсины, например афлатоксины, также могут вызывать рак печени. Это очень сильные канцерогенные (канцерогенные) токсины, вырабатываемые плесенью (Aspergillus flavus). Гриб часто заселяет орехи и зерна, когда они растут в плохих условиях (засуха), а затем хранятся во влажном состоянии. Рак печени, вызванный токсином плесени, значительно чаще встречается в тропических и субтропических странах, чем в Европе.
Другими гепатотоксинами, которые могут способствовать развитию карциномы клеток печени, являются, например, полуметаллический мышьяк и токсичный газ винилхлорид (исходный материал для поливинилхлорида, ПВХ).
Болезнь накопления железа (гемохроматоз)
Врожденное нарушение обмена железа также увеличивает риск развития рака печени из дегенеративных клеток печени: при гемохроматозе организм откладывает чрезмерное количество железа в организме, в том числе в печени. Повышенное содержание железа повреждает ткани в долгосрочной перспективе и может вызвать цирроз печени - как упоминалось выше, основной фактор риска рака печени.
Внутрипеченочная холангиокарцинома (МКК) - факторы риска
Хроническое воспаление желчных протоков, которое может иметь различные причины, увеличивает риск рака желчных протоков внутри (и вне) печени. Например, рак желчных путей часто возникает у пациентов с первичным склерозирующим холангитом (ПСХ). Это хроническое аутоиммунное воспаление желчного протока.
Другими возможными триггерами хронического воспаления желчных протоков и, следовательно, фактором риска рака желчных протоков являются хронические инфекции, например, тифоидные бактерии, вирусы гепатита B или C, ВИЧ или различных паразитов (например, китайская печеночная двуустка).
Гемангиосаркома печени - факторы риска
Этот тип рака печени в основном вызывается воздействием различных токсинов. Например, упомянутый выше винилхлорид может способствовать развитию не только карциномы клеток печени, но и злокачественных сосудистых опухолей. В других случаях гемангиосаркомы оказываются длительным повреждением ранее применявшегося рентгеноконтрастного вещества Торотраст или в результате лучевого поражения.
Анаболические стероиды, которые некоторые спортсмены и бодибилдеры злоупотребляют для наращивания мышечной массы, представляют собой еще один фактор риска возникновения раковой опухоли из кровеносных сосудов.
Рак печени: обследования и диагностика
Если вы подозреваете рак печени, лучше всего обратиться к своему семейному врачу или специалисту по внутренним болезням и гастроэнтерологии.
У людей с определенными факторами риска рака печени (такими как цирроз печени, хроническая инфекция гепатита B или C) могут быть полезны регулярные обследования для раннего выявления рака печени.
История болезни и физикальное обследование
Вначале врач подробно соберет вашу историю болезни (анамнез). Он попросит вас подробно описать ему ваши симптомы и спросить о вашем общем состоянии здоровья, вашем образе жизни и любых основных заболеваниях. Возможные вопросы в этой связи, например:
- Известно ли вам, что у вас хроническое воспаление печени (гепатит) или цирроз печени?
- Вы ездили за границу в Азию или Африку в последние несколько лет?
- Сколько алкоголя вы пьете каждый день? Были ли в жизни моменты, когда ты пил больше?
- У вас часто меняются половые партнеры? (-> Повышенный риск гепатита B и C)
За беседой следует медицинский осмотр: при раке печени печень может быть настолько увеличена, что врач может почувствовать ее под правой реберной дугой. При циррозе печени - наиболее важном факторе риска рака печени (точнее: клеточном раке печени) - поверхность печени обычно неровная и неровная. Это тоже можно почувствовать.
Как правило, врач также постукивает пальцами по животу (перкуссия). Таким образом он может определить, есть ли вода в брюшной полости (асцит = асцит). Это часто бывает при тяжелых заболеваниях печени, например, при раке печени.
На основании истории болезни и медицинского осмотра врач уже может приблизительно оценить, есть ли рак печени. Однако для точного диагноза всегда необходимы дальнейшие обследования.
Анализы крови
Анализы крови при подозрении на рак печени в первую очередь используются для выявления инфекции гепатита и так называемых онкомаркеров. Онкомаркеры - это вещества, которые все больше образуются опухолевыми клетками. В случае рака печени - наиболее распространенной формы рака печени - альфа-1-фетопротеин (также: альфа-фетопротеин, AFP) повышается в крови. Однако сам по себе уровень АФП не позволяет поставить надежный диагноз: с одной стороны, он часто не повышается на ранних стадиях рака печени. С другой стороны, повышенный уровень АФП может иметь не только рак печени, но и другие причины. К ним относятся, например, вирусное воспаление печени (вирусный гепатит), цирроз печени, опухоль яичек и беременность.
Значение AFP более важно для отслеживания прогресса, чем для диагностики рака печени.
Различные показатели печени также измеряются в крови как общие параметры функции печени. К ним относятся ферменты печени (такие как AST / GOT и ALT / GPT), параметры синтеза печени (витамин K-зависимые факторы свертывания крови, альбумин, холинэстераза) и, как правило, повышенные значения (гамма-GT, AP, билирубин) в застой желчевыводящих путей.
Процедуры визуализации
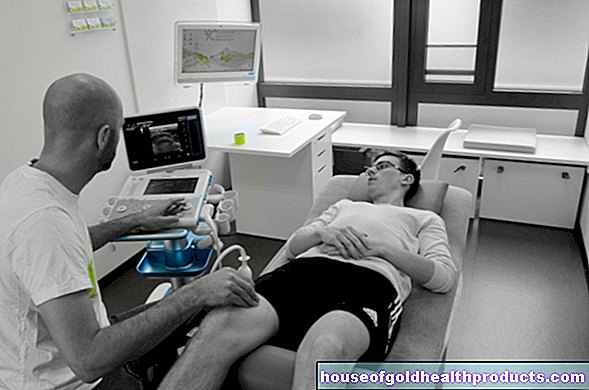
Ультразвуковое исследование (сонография) позволяет предварительно оценить состояние печени. Он может сделать видимыми структурные изменения органа и, возможно, опухоль. Более четкие изображения получаются при введении контрастного вещества (ультразвук с контрастным усилением, CEUS).
Кроме того, часто используется магнитно-резонансная томография (магнитно-резонансная томография, МРТ) и / или компьютерная томография (КТ). Они обеспечивают более подробные изображения, чем при обычном УЗИ, особенно если пациенту во время обследования вводят контрастное вещество, как это обычно бывает.
МРТ и КТ помогают не только выявить подозрение на рак печени, но и найти дочерние опухоли (метастазы) в других частях тела.
Важность различных методов визуализации зависит от конкретного случая. Если, например, у пациентов с циррозом печени подозревается клеточный рак печени (гепатоцеллюлярная карцинома), в качестве диагностического метода визуализации рекомендуется МРТ с введением контрастного вещества.
Если проведение МРТ запрещено (например, для пациентов с кардиостимулятором) или если оно не дает четких результатов, для диагностики используется компьютерная томография (КТ) и / или ультразвуковое исследование с контрастным усилением (CEUS).
биопсия
Иногда рак печени можно точно диагностировать только в том случае, если образец ткани взят и исследован под микроскопом в лаборатории. Образец ткани берется посредством пункции: врач под контролем УЗИ или КТ вводит тонкую полую иглу через брюшную стенку в печень и тем самым извлекает ткань из подозрительной области. Пациенту вводят местный анестетик для процедуры, чтобы он не чувствовал боли.
Рак печени: классификация по распространенности
Как и другие опухолевые заболевания, рак печени делится на разные стадии в соответствии с UICC (Международный союз борьбы с раком). Классификация зависит от распространения опухоли. Это, в свою очередь, определяется с помощью так называемой классификации TNM: T обозначает размер опухоли, N - поражение лимфатических узлов (латинское: nodus) в области опухоли и M - метастазы (дочерние поселения) в более отдаленных областях тела (отдаленные участки). метастазы). Классификацию можно использовать, чтобы точно описать, насколько далеко опухоль распространилась на окружающие ткани. Таким образом, стадия согласно UICC напрямую зависит от классификации TNM.
Классификация TNM при раке печени:
Размер опухоли (T):
- T1: одиночная (одиночная) опухоль, которая еще не прорастала в кровеносные сосуды.
- T2: одиночная опухоль с поражением сосудов или несколько (множественных) опухолей с максимальным диаметром до пяти сантиметров.
- T3: Несколько опухолей диаметром более пяти сантиметров или опухоли с поражением более крупной ветви воротной вены и печеночной вены.
- Т4: опухоль (-ы) с поражением соседних органов или опухоль (-ы) с перфорацией брюшины.
Лимфатические узлы (N):
- NX: поражение лимфатических узлов оценить невозможно.
- N0: лимфатические узлы не поражаются раковыми клетками.
- N1: лимфатические узлы поражены раковыми клетками.
Отдаленные метастазы (М):
- MX: отдаленные метастазы не поддаются оценке.
- M0: Нет отдаленных метастазов.
- M1: Присутствуют отдаленные метастазы (например, в легкие).
Этапы UICC:
|
UICC стадион |
Классификация TNM |
|
I этап. |
До T1 N0 M0 |
|
II этап |
До T2 N0 M0 |
|
III стадия |
До T4 N0 M0 |
|
Стадия IVa |
Каждый T N1 M0 |
|
Стадия IVb |
Каждое T, каждое N и из M1 |
Рак печени: лечение
Лечение рака печени зависит от нескольких факторов, включая стадию рака, возраст и общее состояние пациента. Доступны различные методы лечения, которые можно использовать по отдельности или в различных комбинациях:
Операция дает шанс вылечить больного раком печени путем удаления пораженной части печени (частичная резекция) или всей печени. Во втором случае пациенту заменяют донорскую печень (трансплантат печени).
Однако в большинстве случаев к моменту постановки диагноза рак печени слишком запущен для хирургического вмешательства. Вместо операции или сокращения времени до пересадки печени можно рассмотреть местные меры, разрушающие опухоль (методы местной абляционной терапии).
Если рак печени не может быть полностью устранен хирургическим или местным абляционным путем, пациентов можно лечить трансартериальной (химио- или радиоэмболизацией) и / или лекарствами. Иногда также может быть рассмотрена высокоточная лучевая терапия (высокоточная лучевая терапия). Целью этих методов лечения является замедление роста опухоли и увеличение времени выживания пострадавших.
Хирургия / пересадка печени
При раке печени хирург пытается как можно полнее удалить пораженную ткань печени хирургическим путем. В случае небольшой опухоли обычно достаточно удалить часть печени (частичная резекция печени). Поскольку печень обычно имеет большой потенциал к регенерации, до 85 процентов ткани печени можно удалить хирургическим путем. Пока оставшиеся 15 процентов печени здоровы и полностью функциональны, печень может продолжать выполнять свою работу. Оставшиеся здоровые клетки печени постепенно замещают удаленную ткань.
Если рак печени распространился на столько областей органа, что частичная хирургическая резекция больше не возможна, весь орган может быть удален и заменен донорской печенью. Однако такая трансплантация печени рассматривается только для нескольких пациентов, потому что должны быть выполнены различные предварительные условия. Например, опухоль должна ограничиваться печенью и не должна образовывать дочерние опухоли (метастазы рака печени) - например, в лимфатических узлах.
Местная абляционная процедура
Существует несколько местных абляционных методов лечения рака печени. Вот самые важные:
При радиочастотной абляции (RFA, RFTA, RITA) врач вводит зонд в злокачественную опухоль под контролем ультразвука или компьютерной томографии. Затем ткань опухоли нагревается до температуры более 100 градусов Цельсия с помощью радиоволн. Таким образом можно уничтожить участки опухоли диаметром от трех до пяти сантиметров. При наличии нескольких очагов опухоли обычно необходимо несколько сеансов. Каждый из них проводится под непродолжительной анестезией.
При микроволновой абляции (MWA) ткань опухоли также локально нагревается и тем самым разрушается. Однако здесь используются даже более высокие температуры (до 160 градусов), чем при радиочастотной абляции (РЧА).
Другой метод местной абляционной терапии рака печени - это чрескожная инъекция этанола или уксусной кислоты (PEI). Врач вводит спирт (этанол) или уксусную кислоту через брюшную стенку в пораженный участок печени. Оба вещества вызывают гибель раковых клеток. С другой стороны, окружающие здоровые ткани в значительной степени сохраняются. Чрескожное введение этанола или уксуса обычно повторяется в несколько сеансов с интервалом в несколько недель.
Эксперты рекомендуют радиочастотную или микроволновую абляцию в качестве местной абляционной процедуры для лечения рака печени (гепатоцеллюлярной карциномы). Чрескожные инъекции этанола или уксусной кислоты оказались менее эффективными, чем, скажем, RFA.
Трансартериальная (химио-) эмболизация (TAE / TACE)
Эмболизация - это целенаправленное закрытие кровеносных сосудов. В рамках терапии рака печени это можно делать с сосудами, кровоснабжающими опухоль:
Используя доступ в паховые артерии, врач проталкивает гибкую канюлю (катетер) к печеночной артерии под контролем рентгена. Каждая опухоль печени снабжается кислородом и питательными веществами через одну или несколько ветвей этой артерии. На следующем этапе врач вводит через катетер в эти сосуды мелкие частицы пластика, тем самым закрывая их - раковые клетки, которые теперь отрезаны от кровоснабжения, погибают.
Этот метод терапии называется трансартериальной эмболизацией (ТАЭ). Его можно сочетать с местной химиотерапией: врач также вводит активный ингредиент в область опухоли через катетер, который убивает раковые клетки (химиотерапевтическое средство). Затем говорят о трансартериальной химиоэмболизации (ТАХЭ).
Трансартериальная радиоэмболизация (ТАРЕ)
Эту процедуру часто называют селективной внутренней лучевой терапией (SIRT). Это новый вид местного лучевого лечения изнутри. Это можно рассматривать, если рак печени невозможно удалить хирургическим путем и еще не образовались дочерние поселения:
Опять же, катетер вводится через пах в печеночную артерию. Затем врач использует этот катетер, чтобы ввести множество крошечных радиоактивных гранул в сосуды, снабжающие опухоль. Это имеет два эффекта: с одной стороны, сосуды закрываются, так что опухоль отрезана от кровоснабжения. С другой стороны, раковые клетки подвергаются высокой местной дозе радиации, которая их убивает.
Лучевая терапия высокой точности
В высокоточной лучевой терапии высокая доза облучения очень точно направляется извне на точно определенный участок тела - опухоль или метастаз. Процедуру также называют стереотаксическим облучением («Stereotactic Body Radiotherapy», SBRT). Это может быть рассмотрено, когда другие местные методы лечения рака печени невозможны.
Медикамент
Целевые препараты
В 2007 году был одобрен сорафениб - первый таргетный препарат для лечения рака печени. Это так называемый ингибитор мультикиназ: блокируя определенные ферменты, он задерживает рост опухоли и кровеносных сосудов, которые ее снабжают. Сорафениб может быть назначен при запущенном раке печени.
Помимо сорафениба, в настоящее время для лечения рака печени доступны другие ингибиторы ферментов (мультикиназы и ингибиторы тирозинкиназы), включая регорафениб и ленватиниб.
Комбинированная терапия с искусственно полученными моноклональными антителами атезолизумабом и бевацизумабом является вариантом для некоторых пациентов с раком печени. Атезолизумаб подавляет белок (PD-L1), вырабатываемый раковыми клетками, что гарантирует, что иммунная система организма не действует против опухолевых клеток. Блокируя PD-L1, атезолизумаб может снять этот «тормоз» иммунной системы, чтобы организм мог более эффективно действовать против злокачественных клеток.
Бевацизумаб специфически подавляет фактор роста VEGF. Это производится опухолями, чтобы стимулировать образование новых кровеносных сосудов - для лучшего снабжения опухолью. Ингибируя VEGF, бевацизумаб может уменьшить поставку и, следовательно, рост злокачественной опухоли.
Активное вещество рамуцирумаб - это еще одно моноклональное антитело, которое можно назначать в определенных случаях рака печени. Он занимает определенные сайты связывания (рецепторы) фактора роста VEGF и тем самым блокирует его действие.
Лечение таргетными препаратами рассматривается только для отдельных групп пациентов.
Системная химиотерапия
Врачи применяют системную (= воздействующую на все тело) химиотерапию против многих типов рака - лекарства, которые обычно подавляют рост быстро делящихся клеток (таких как раковые клетки).
Такая химиотерапия не используется в качестве стандартной у взрослых с раком печени, потому что, как правило, она не очень эффективна. Однако в отдельных случаях его можно рассматривать, например, при раке печени на последней стадии, как обезболивающую (паллиативную) меру. Течение рака печени нельзя остановить полностью, но, по крайней мере, его можно замедлить.
В отличие от взрослых, дети и подростки с раком печени хорошо реагируют на системную химиотерапию почти в половине всех случаев. Именно поэтому он является стандартным в лечении этой группы пациентов.
Рак печени: течение болезни и прогноз
Излечимость рака печени зависит от стадии заболевания: чем раньше заболевание обнаружено, тем лучше прогноз рака печени.
Однако злокачественная опухоль часто обнаруживается только на запущенной стадии. Тогда терапевтические возможности ограничены. Как и в случае с большинством опухолевых заболеваний, к раку печени применимо следующее: продолжительность жизни и шансы на выздоровление невелики, если диагноз поставлен позже. К этому моменту раковые клетки уже распространились на другие органы и образовали дочерние опухоли (метастазы рака печени). При наиболее распространенной форме рака печени - гепатоцеллюлярной карциноме (рак печени) - через пять лет после постановки диагноза в среднем 15 процентов пораженных женщин и мужчин все еще живы (пятилетняя выживаемость).
Рак печени: профилактика
Если вы хотите предотвратить рак печени, вам следует по возможности избегать известных факторов риска (см. Выше):
- Пейте только умеренное количество алкоголя или, если у вас хроническое заболевание печени (цирроз, хронический гепатит и т. Д.), Вообще не употребляйте алкоголь. Роскошная еда может нанести серьезный вред печени и вызвать цирроз печени в течение нескольких лет - значительный фактор риска для развития рака печени.
- Придерживайтесь сбалансированной диеты с низким содержанием жиров с большим количеством свежих овощей и фруктов, а также злаков и цельных продуктов. Это не приведет к чрезмерной нагрузке на печень. Кроме того, такая диета - вместе с регулярной физической активностью - предотвращает ожирение и диабет, два других фактора риска рака печени.
- Не ешьте заплесневелые продукты (например, злаки, кукурузу, арахис или фисташки). Они должны быть выброшены в корзину - недостаточно просто удалить явно зараженные части. В форме уже давно будут образовываться невидимые нити, проходящие через пищу.
- Также желательно не употреблять табак. Употребление сигарет и т. Д. Также связано с повышенным риском рака печени.
- Людям с хроническим заболеванием печени следует пить кофе, потому что он может противодействовать развитию рубцевания (фиброза) в печени у этих пациентов и снизить риск рака печени (точнее: рака печени). Эффект наиболее выражен при употреблении трех и более чашек кофе в день.
- Кроме того, правильное лечение хронических заболеваний печени (таких как цирроз, гепатит B или C) важно для снижения риска рака печени.
- Вакцинация против гепатита B (HBV) защищает от воспаления печени, вызванного вирусами гепатита B. По умолчанию рекомендуется для всех младенцев от 2 месяцев. Также рекомендуется для определенных групп риска. Об этом подробнее здесь.
- На сегодняшний день не существует вакцины от гепатита С. Однако другие меры (например, отказ от совместного использования лекарственного оборудования, такого как шприцы) могут снизить риск заражения гепатитом С и, следовательно, рака печени.
- По возможности, пациенты с инсулинозависимым диабетом должны лечиться метформином, снижающим уровень сахара в крови. Это снижает риск рака печени (точнее: рака клеток печени) у больных.












.jpg)