эпилепсия
и Мартина Файхтер, медицинский редактор и биологКристиан Фукс изучала журналистику и психологию в Гамбурге. Опытный медицинский редактор пишет журнальные статьи, новости и фактические тексты на все мыслимые темы здоровья с 2001 года. Помимо работы в, Кристиан Фукс также занимается прозой. Ее первый криминальный роман был опубликован в 2012 году, и она также пишет, разрабатывает и издает свои собственные криминальные пьесы.
Другие сообщения Кристиан ФуксМартина Файхтер изучала биологию в аптеке по выбору в Инсбруке, а также погрузилась в мир лекарственных растений. Оттуда было недалеко до других медицинских тем, которые все еще увлекают ее по сей день. Она обучалась журналистике в Академии Акселя Шпрингера в Гамбурге и работает в с 2007 года - сначала редактором, а с 2012 года - писателем-фрилансером.
Подробнее об экспертах Весь контент проверяется медицинскими журналистами.
Эпилепсия (лат. Epilepsia) также называется на немецком языке «эпилепсией» и часто в разговорной речи называется судорожным расстройством. Эпилепсия - это нарушение работы головного мозга. Он запускается нервными клетками, которые внезапно запускают импульсы и одновременно разряжаются электрически.
Коды МКБ для этого заболевания: коды МКБ - это международно признанные коды медицинских диагнозов. Их можно найти, например, в письмах от врачей или в справках о нетрудоспособности. G40G41
Краткий обзор
- Описание: Эпилепсия характеризуется эпилептическими припадками. Это кратковременные функциональные нарушения головного мозга, при которых нервные клетки сильно разряжаются электрически.
- Формы: Существуют разные типы припадков и формы эпилепсии, например, генерализованные припадки (такие как невыход на работу или «grand mal»), очаговые припадки, эпилепсия Роландо, синдром Леннокса-Гасто, синдром Веста и т. Д.
- Причины: частично неизвестны, частично из-за другого заболевания (повреждение головного мозга или воспаление кожи, сотрясение мозга, инсульт, диабет и т. Д.). Специалисты считают, что очень часто к развитию эпилепсии приводит сочетание генетической предрасположенности и другого заболевания.
- Лечение: в основном медикаментозное (противоэпилептические препараты). Если они не работают достаточно хорошо, иногда считается лечением хирургическое вмешательство или электрическая стимуляция нервной системы (например, стимуляция блуждающего нерва).
Что такое эпилепсия
Эпилепсия («эпилепсия») - одно из наиболее частых временных функциональных нарушений головного мозга. Для него характерны эпилептические припадки: нервные клетки (нейроны) в головном мозге внезапно выдают синхронные и неконтролируемые импульсы в течение короткого времени.
Такой приступ может быть разной степени тяжести. Соответственно, эффекты варьируются. Например, некоторые пациенты ощущают лишь легкое подергивание или покалывание в отдельных мышцах. Остальные ненадолго «как бы отошли» (отсутствуют). В худшем случае происходит неконтролируемый захват всего тела и наступает кратковременная потеря сознания.
Эпилепсия: определение
По данным Международной противоэпилептической лиги (ILAE), эпилепсия диагностируется в следующих случаях:
- Есть как минимум два эпилептических припадка с интервалом более 24 часов. Обычно эти припадки возникают «из ниоткуда» (неспровоцированные припадки). С другой стороны, при редких формах эпилепсии могут быть идентифицированы триггеры припадков, например световые раздражители, шум или теплая вода (рефлекторные припадки).
- Будет только один неспровоцированный припадок или рефлекторный приступ, но вероятность новых припадков в следующие десять лет составляет не менее 60 процентов. Это так же велико, как и общий риск рецидива после двух неспровоцированных припадков.
- Существует так называемый синдром эпилепсии, например синдром Леннокса-Гасто (LGS). Синдромы эпилепсии диагностируются на основании определенных данных, которые включают тип приступа, электрическую активность мозга (ЭЭГ), результаты визуализационных тестов и возраст начала.
Следует отличать так называемые эпизодические припадки от этой «настоящей» эпилепсии. Это единичные эпилептические припадки, которые могут возникать при различных заболеваниях. Как только острая болезнь проходит, эти периодические спазмы также прекращаются. Примером этого являются фебрильные припадки: эти эпилептические припадки возникают в связи с лихорадкой, особенно у маленьких детей. Однако нет никаких доказательств инфекции мозга или какой-либо другой конкретной причины.
Кроме того, иногда могут возникать судороги, например, при тяжелых нарушениях кровообращения, отравлениях (лекарствами, тяжелыми металлами), воспалениях (например, менингит = менингит), сотрясении мозга или нарушениях обмена веществ.
Эпилепсия: частота
В промышленно развитых странах, таких как Германия, от пяти до девяти человек из 1000 страдают эпилепсией. Каждый год от 40 до 70 человек из 100 000 снова развивают его. Риск развития заболевания наиболее высок в детстве и в возрасте от 50 до 60 лет. Однако эпилепсия может возникнуть в любом возрасте.
В целом применимо следующее: риск развития эпилепсии в течение жизни в настоящее время составляет от трех до четырех процентов - и эта тенденция растет, потому что доля пожилых людей в популяции увеличивается.
Формы эпилепсии
Есть много разных форм и форм эпилепсии. Однако классификации в специальной литературе различаются. Часто используемая (грубая) классификация выглядит следующим образом:
- Генерализованная эпилепсия и синдромы эпилепсии: припадки поражают весь мозг. В зависимости от типа припадка генерализованные припадки подразделяются, например, на тонические припадки (спазмы и скованность конечностей), клонические припадки (медленные подергивания больших групп мышц) или тонико-клонические припадки («grand mal»).
- Очаговая эпилепсия и синдромы эпилепсии: здесь припадки ограничены ограниченной областью мозга. Симптомы приступа зависят от его функции. Например, возможны подергивания руки (двигательный припадок) или изменения зрения (зрительный припадок). Кроме того, эпилепсия может начаться очагово, но затем распространиться на весь мозг. Так что из этого развивается генерализованный припадок.

Различные части коры головного мозга выполняют очень разные функции.
Помимо этих двух больших групп эпилепсий, существуют также приступы с неясным началом и неклассифицируемые эпилептические припадки. Вы можете узнать больше о различных типах эпилепсии в статье «Эпилептический припадок».
Эпилептический припадок
Во время эпилептического припадка либо весь мозг (генерализованный припадок), либо ограниченная область мозга (фокальный припадок) внезапно становятся чрезмерно активными. Часто все это занимает всего несколько секунд, а иногда и больше. Однако, как правило, эпилептический припадок проходит не позднее, чем через две минуты.
За эпилептическим припадком очень часто следует последующая фаза: хотя клетки мозга больше не разряжаются электрически, аномалии все еще могут проявляться в течение нескольких часов. К ним относятся, например, нарушение внимания, нарушения речи, нарушения памяти или агрессивные состояния.
Однако иногда люди полностью выздоравливают всего через несколько минут после эпилептического припадка.
Подробнее о течении и особенностях эпилептических припадков вы можете узнать в статье Эпилептический припадок.
-
«Водительское удостоверение можно оформить повторно»
Три вопроса для
Прив.-доза. Доктор Доктор мед. Ханс-Херрманн Фукс,
Специалист по неврологии и психиатрии -
1
Есть ли люди, которые особенно подвержены эпилепсии?
Прив.-доза. Доктор Доктор мед. Ханс-Херрманн Фукс
Здесь в основном три группы. Особенно восприимчивы люди с генетической предрасположенностью (семейная эпилепсия) или с предшествующим органическим повреждением головного мозга, например, в результате травмы, опухоли, инсульта или воспаления менингеальной оболочки / головного мозга (симптоматические припадки). Но есть и те, кто пострадал без видимой причины. Здесь говорят о случайных припадках.
-
2
Что способствует припадкам?
Прив.-доза. Доктор Доктор мед. Ханс-Херрманн Фукс
Эпилептическим припадкам в основном способствуют лишение сна, чрезмерное употребление алкоголя, наркотики, а иногда и некоторые лекарства, снижающие судорожный порог. Стресс считается кофактором только в связи с другими причинами. По сути, для пострадавших рекомендуется по возможности избегать этих факторов. И, конечно же, надежно принимать лекарства.
-
3
Как вы решаете, могу ли я водить машину?
Прив.-доза. Доктор Доктор мед. Ханс-Херрманн Фукс
Среди прочего, в качестве ориентира используются значения ЭЭГ и продолжительность отсутствия припадков. В случае случайных припадков, если ЭЭГ в норме и без припадков, водительские права будут выданы повторно через шесть месяцев. В случае семейной эпилепсии и симптоматических припадков период без припадков должен длиться один год. Важно каждые три месяца проходить неврологическое обследование и обследование на ЭЭГ и при необходимости надежно принимать лекарства, что подтверждается уровнем в крови.
-
Прив.-доза. Доктор Доктор мед. Ханс-Херрманн Фукс,
Специалист по неврологии и психиатрииДоктор Фукс работает в частной неврологической амбулатории в Центре Мариановича и в частной клинике в Йегервинкель / Тегернзее.
Первая помощь
Эпилептический припадок может беспокоить посторонних. Однако в большинстве случаев это не опасно и заканчивается само по себе в течение нескольких минут. Если у вас эпилептический припадок, вот несколько правил, которым вы должны следовать, чтобы помочь пациенту:
- Сохранять спокойствие!
- Не оставляйте больного в покое, успокойте его!
- Берегите пациента от травм!
- Не держите пациента на руках!
Подробнее о первой помощи при эпилептическом припадке вы можете прочитать в тексте «Эпилептический припадок: первая помощь».
Эпилепсия у детей
Эпилепсия очень часто возникает в детском или подростковом возрасте. В этой возрастной группе это одно из самых распространенных заболеваний центральной нервной системы. В Германии и других промышленно развитых странах около 50 из 100 000 детей ежегодно заболевают новой эпилепсией.
Регулярное употребление лекарств обычно может предотвратить дальнейшие эпилептические припадки у молодых пациентов. Также важен здоровый образ жизни: если эпилептические припадки «вызваны» определенными триггерами (такими как недостаток сна, мерцающий свет, определенные шумы и т. Д.), Их следует по возможности избегать.
В целом, эпилепсия у детей во многих случаях поддается лечению. И беспокойство многих родителей о том, что эпилепсия может повлиять на развитие их ребенка, по большей части необоснованно.
Все, что вам нужно знать, вы можете прочитать в статье «Эпилепсия у детей».
Эпилепсия: симптомы
Точные симптомы эпилепсии зависят от формы заболевания и тяжести эпилептических припадков. Например, самый легкий вариант генерализованного приступа состоит только из кратковременного психического «отсутствия»: пациент ненадолго «отступил».
На другом конце шкалы находится «большой припадок» (grand mal): во-первых, все тело сводит судороги и напрягается (тоническая фаза). Затем начинает бесконтрольно подергиваться (клоническая фаза). Во время такого тонико-клонического приступа пациенты находятся без сознания.
Другой тяжелой формой эпилепсии является так называемый «эпилептический статус»: это эпилептический припадок, который длится более пяти минут. Иногда серия приступов происходит в быстрой последовательности, и в промежутках между ними пациент не приходит в полное сознание. Такие ситуации являются неотложными, и их необходимо как можно скорее лечить у врача скорой помощи!
Подробнее о различных симптомах и формах эпилепсии вы можете прочитать в статье Эпилептический припадок.
Эпилепсия: причины и факторы риска
Развитие эпилепсии разнообразно и сложно. Точное развитие болезни часто остается в неведении. В некоторых случаях, несмотря на современные методы обследования, не удается определить конкретную причину эпилептических припадков, хотя есть четкие указания на причину в головном мозге. Затем говорят о необъяснимой (криптогенной) эпилепсии.
Иногда невозможно объяснить, почему у пациента возникают эпилептические припадки. Нет указания на причину, например, патологические изменения в головном мозге или нарушение обмена веществ. Врачи называют это идиопатической эпилепсией.
Однако недавно этот термин был заменен (по крайней мере частично) на «генетическая эпилепсия»: у многих из них предположительно или поддаются проверке генетические изменения, например, в сайтах связывания (рецепторах) для нейротрансмиттеров. По мнению специалистов, такие генетические изменения могут способствовать развитию эпилепсии. Вот почему он обычно не передается по наследству. Родители обычно передают предрасположенность к припадкам только своим детям.Заболевание возникает только при добавлении внешних факторов (например, недосыпания или гормональных изменений).
Наконец, что касается причин, существует еще одна группа эпилепсии: у многих пациентов структурные изменения в головном мозге или основные заболевания могут быть идентифицированы как причина эпилептических припадков. Врачи называют это симптоматической эпилепсией или, согласно более поздним предложениям, структурной / метаболической эпилепсией. Сюда входят, например, эпилептические припадки, основанные на врожденных пороках развития головного мозга или повреждении головного мозга, приобретенном при рождении. Среди возможных причин эпилепсии также травма головы, опухоли головного мозга, инсульт, воспаление головного мозга (энцефалит) или мозговых оболочек (менингит), а также нарушения обмена веществ (диабет, заболевания щитовидной железы и т. Д.).
Иногда эпилепсия бывает как генетической, так и структурной / метаболической. Например, у некоторых людей с генетической предрасположенностью к эпилептическим припадкам эпилепсия вызывается только инсультом, менингитом, отравлением или другим специфическим заболеванием.
Эпилепсия: обследования и диагностика
Каждому, у кого впервые случился эпилептический припадок, следует обратиться к врачу. Это может определить, действительно ли это эпилепсия или у припадка есть другие причины. Обычно в первую очередь обращаются к семейному врачу. При необходимости направит пациента к специалисту по нервным заболеваниям (неврологу).
Первая встреча
Первым шагом на пути к диагностике «эпилепсии» является сбор истории болезни (анамнеза): для этого врач подробно беседует с пациентом (если он достаточно взрослым) и сопровождающими лицами (такими как родители, партнеры). . У него подробно описан эпилептический припадок. Здесь преимущество, если во время разговора присутствуют люди, наблюдавшие приступ. Заинтересованный человек часто не может хорошо его вспомнить. На основании описаний врач может оценить судорожную картину (судорожный анамнез).
Иногда встречаются фото или видеозаписи эпилептического припадка. Они могут быть очень полезны врачу, особенно если акцент делается на лице пациента. Глаза являются важными симптомами припадков и помогают отличить эпилептический припадок от других припадков.
Во время разговора врач спрашивает, среди прочего, о возможных причинах припадка (например, о мерцающем свете), возможных основных заболеваниях и известных случаях эпилепсии в семье.
Расследования
За собеседованием следует медицинский осмотр. Состояние нервной системы также проверяется с помощью различных тестов и обследований (неврологический осмотр). Это включает измерение мозговых волн (электроэнцефалография, ЭЭГ): иногда эпилепсию можно распознать по типичным изменениям кривой на ЭЭГ. Однако при эпилепсии ЭЭГ также может быть нормальной.
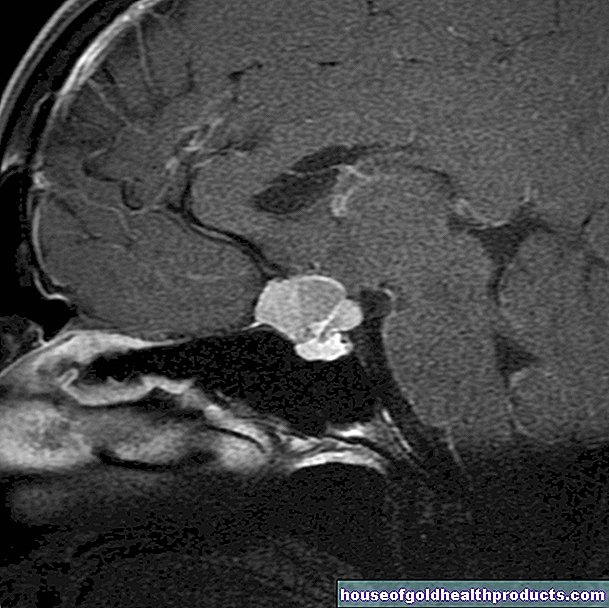
Магнитно-резонансная томография (МРТ или магнитно-резонансная томография) очень важна для прояснения эпилептического припадка. Создаются подробные поперечные изображения головного мозга. Затем врач может определить возможное повреждение или пороки развития мозга как возможную причину приступа.
Помимо МРТ иногда делают компьютерную томограмму черепа (ККТ). Компьютерная томография может помочь, например, выявить кровоизлияние в мозг как причину приступа, особенно в острой фазе (вскоре после приступа).
Если есть подозрение, что причиной эпилептического припадка является воспаление головного мозга (энцефалит) или другое основное заболевание, лабораторные исследования могут прояснить ситуацию. Например, анализ крови может указать на воспаление или изменения в обмене веществ. Если врач подозревает, что приступы вызваны употреблением наркотиков, будут выполнены соответствующие анализы крови.
Кроме того, врач может взять образец спинномозговой жидкости из позвоночного канала с помощью тонкой полой иглы (ликвор или люмбальная пункция). Лабораторный анализ помогает, например, обнаружить или исключить воспаление мозговых оболочек (энцефалит, менингит) или опухоль головного мозга.
В отдельных случаях могут потребоваться дополнительные обследования, например, чтобы исключить другие типы припадков или уточнить подозрение на определенные основные заболевания.
Эпилепсия: лечение
Длительное лечение больных эпилепсией обычно проводит невролог-резидент или детский и подростковый невролог. Иногда имеет смысл обратиться в амбулаторное учреждение или клинику, специализирующуюся на лечении эпилепсии (специализированная практика по эпилепсии, амбулатория эпилепсии, центр эпилепсии). Это применимо, например, если диагноз неясен, эпилептические припадки возникают несмотря на лечение или особые проблемы связаны с эпилепсией.
Эпилепсия: терапия не всегда необходима
Если у кого-то был (пока) только один эпилептический припадок, часто можно ждать лечения. В некоторых случаях пациентам достаточно избегать известных триггеров (таких как громкая музыка, мерцающий свет, компьютерные игры) и вести здоровый образ жизни. Это включает, среди прочего, регулярный образ жизни, регулярный и достаточный сон и воздержание от алкоголя.
Кроме того, пациенты должны быть особенно осторожны в ситуациях, когда внезапный приступ может иметь тяжелые последствия. Это касается, например, экстремальных видов спорта, строительных лесов и обращения с тяжелой техникой. По возможности эпилептикам следует избегать подобных ситуаций.
В случае структурной / метаболической эпилепсии врач сначала лечит основное заболевание (менингит, диабет, заболевание печени и т. Д.). Здесь также пациенты должны по возможности избегать всех факторов, которые могут спровоцировать эпилептический припадок.
Однако иногда лечение лекарствами от эпилепсии рекомендуется даже после единичного приступа. Это может иметь место, например, если у пациента высок риск дальнейших судорог. Даже при очень специфических формах эпилепсии (таких как синдром Леннокса-Гасто, височная эпилепсия и т. Д.) Лекарственную терапию следует начинать немедленно.
Как правило, медицинские работники рекомендуют лечение эпилепсии самое позднее после второго приступа.
Однако в целом, когда и как лечить эпилепсию, также зависит от ситуации конкретного пациента. Например, у некоторых пациентов эпилептический припадок случается только раз в несколько лет. У других бывают более частые приступы, но они считают их менее стрессовыми (например, только кратковременные «выпадения» = отсутствия). Затем врач тщательно взвесит преимущества и риски лечения эпилепсии. При этом он также принимает во внимание, насколько пациент готов придерживаться медицинских рекомендаций (соблюдение терапии = приверженность). Назначать лекарства не имеет особого смысла, если пациент их не принимает (регулярно).
Медикамент
Большинству пациентов с эпилепсией медикаментозное лечение помогает вести жизнь без припадков. Используются так называемые противоэпилептические препараты. Они подавляют чрезмерную активность нервных клеток головного мозга. Это может помочь снизить риск судорог. Вот почему говорят о противосудорожных средствах (= спазмолитических средствах). Однако лекарства ничего не могут сделать против причины эпилепсии. Это означает: противоэпилептические препараты обладают только симптоматическим действием, но не могут вылечить эпилепсию.
В качестве противоэпилептических препаратов используются различные активные ингредиенты, например леветирацетам или вальпроевая кислота. Врач подберет для каждого пациента активный ингредиент, который лучше всего подойдет в конкретном случае. Важную роль играет тип припадка или форма эпилепсии. Кроме того, врач учитывает возможные побочные эффекты при выборе противоэпилептического препарата и его дозировки. Цель состоит в том, чтобы лечение предотвратило (или, по крайней мере, уменьшило количество) больше приступов. В то же время препарат не должен вызывать или вызывать только терпимые побочные эффекты.
Как правило, врач назначает при эпилепсии только один противоэпилептический препарат (монотерапию). Если этот препарат не работает должным образом или вызывает серьезные побочные эффекты, врач может попытаться переключить пациента на другой препарат. Иногда необходимо опробовать несколько препаратов, пока не будет найдено «лучшее» противоэпилептическое средство для каждого человека.
У некоторых пациентов нельзя адекватно контролировать эпилепсию с помощью монотерапии. Затем врач может назначить два (или более) противоэпилептических препарата. Такая комбинированная терапия тщательно планируется и контролируется. В целом справедливо следующее: чем больше разных лекарств кто-то принимает, тем больше вероятность нежелательных взаимодействий. Также может увеличиваться риск побочных эффектов.
Лекарства от эпилепсии часто принимают в виде таблеток, капсул или сока. Некоторые также можно вводить в виде шприца, инфузии или суппозитория.
Противоэпилептические препараты могут помочь только в том случае, если они используются регулярно. Поэтому очень важно строго следовать указаниям врача!
Как долго вам нужно принимать противоэпилептические препараты?
Противоэпилептические препараты обычно принимают в течение нескольких лет. Если благодаря лечению в течение длительного времени больше не возникало эпилептических припадков, пациенты могут в некоторых случаях попытаться прекратить прием препарата после консультации со своим врачом. Но это не должно произойти внезапно. Вместо этого дозировку следует постепенно уменьшать в соответствии с рекомендациями врача.
У некоторых пациентов эпилептические припадки затем возвращаются (иногда только через несколько месяцев или лет). Затем нужно снова принять лекарство от эпилепсии. У других пациентов приступы навсегда отсутствуют даже после прекращения приема противоэпилептических препаратов. Это может произойти, если к тому времени исчезла причина приступа (например, менингит = менингит).
Это невозможно предсказать в отдельных случаях. Лечащий врач может только оценить, насколько высок риск судорог без лекарств, исходя из индивидуальной ситуации пациента. В некоторых случаях эпилептиков нужно заранее подготовить к тому, что они будут нуждаться в этом лекарстве на всю жизнь - например, если необратимое повреждение головного мозга является причиной эпилепсии.
Никогда не прекращайте принимать лекарства от эпилепсии самостоятельно - это может быть опасно для жизни!
Операция (хирургия эпилепсии)
У некоторых пациентов эпилепсия не поддается адекватному лечению с помощью лекарств. Если припадки всегда возникают в ограниченной области мозга (фокальные припадки), эту часть мозга можно удалить хирургическим путем (резекция, резекция). Во многих случаях это может предотвратить судороги в будущем.
Резекционная операция возможна только при определенных условиях. Должна быть возможна относительно безопасная вырезка соответствующей области мозга. Кроме того, это не должно приводить к возникновению каких-либо неприемлемых неудобств для пациента, таких как серьезное нарушение определенных функций мозга.
Резективные операции на головном мозге в основном выполняются пациентам с эпилептическими припадками в височных долях головного мозга.
Другие хирургические вмешательства менее распространены при тяжелой эпилепсии. Это может произойти, например, с пациентами, которые часто переживают тяжелые падения, то есть эпилептические припадки, при которых они падают как молния и могут получить серьезные травмы в процессе. Здесь можно рассматривать так называемую перерезку стержня (каллозотомию): хирург полностью или частично рассекает так называемую перемычку (мозолистое тело) в головном мозге. Это связь между правым и левым полушариями мозга. Эта процедура позволяет значительно снизить количество падений. Однако в качестве побочного эффекта существует риск когнитивных нарушений. Таким образом, преимущества и риски каллозотомии должны быть тщательно сопоставлены друг с другом.
Метод стимуляции
В дополнение к операции можно также рассмотреть так называемые методы стимуляции, если лекарства не помогают при эпилепсии. Определенные структуры мозга или те, которые к нему ведут (блуждающий нерв), стимулируются слабым током. Это может помочь от эпилептических припадков.
При эпилепсии используются различные методы. Наиболее распространенным является стимуляция блуждающего нерва (VNS): небольшое устройство на батарейках имплантируется под кожу пациента под левой ключицей. Это разновидность кардиостимулятора, который подключается к левому блуждающему нерву на шее с помощью кабеля, который также проходит под кожей. Периодически (например, каждые пять минут в течение 30 секунд) к нерву возникают легкие электрические скачки. Это может значительно снизить частоту эпилептических припадков. Однако у некоторых пациентов этот эффект проявляется через несколько месяцев.
Во время импульсов тока некоторые пациенты испытывают чувство охриплости, позывы к кашлю или ненормальные ощущения («жужжание» в теле).
Стимуляция блуждающего нерва также может иметь положительный эффект при одновременной депрессии.
Еще один метод стимуляции - это глубокая стимуляция мозга: пациенту в определенные точки вживляют небольшие электроды. Они стимулируют нервную ткань электрическими импульсами. В результате у многих пациентов случается меньше приступов. Возможные побочные эффекты - депрессия и проблемы с памятью. Глубокую стимуляцию мозга следует проводить только в специализированных центрах. В Германии он пока не получил широкого распространения как метод лечения эпилепсии. Эта процедура гораздо чаще применяется у пациентов с болезнью Паркинсона.
Лечение эпилептического статуса
Если кто-то страдает эпилептическим статусом, прохожие должны немедленно вызвать врача скорой помощи (тел. 112) - существует опасность смерти! Первое, что получает больной, - успокаивающее средство (бензодиазепин). Его также могут вводить непрофессионалы, если у эпилептика есть лекарство для неотложной помощи: оно вводится в щеку (буккальная таблетка) или в виде крема, вводимого в задний проход пациента через небольшую трубку. Прибывший врач скорой помощи также может ввести успокоительное в виде шприца в вену. Затем он быстро доставит пациента в больницу. Там будет продолжено лечение.
Если эпилептический статус все еще не исчез через 30–60 минут, многим пациентам вводят анестезию и проводят искусственную вентиляцию легких.
Эпилепсия: течение и прогноз
Течение и прогноз эпилепсии зависят от типа и типа припадка. Есть также различия от пациента к пациенту. В целом примерно у половины пациентов случается однократный эпилептический припадок. У другой половины рано или поздно случится новый приступ. После этого риск судорог еще больше возрастает: примерно у семи из десяти пациентов, у которых уже было два приступа, в течение года будет новый приступ эпилепсии.
Люди, у которых эпилепсия вызвана основным заболеванием, таким как заболевание мозга, особенно подвержены риску: риск дальнейших приступов примерно в два раза выше, чем у пациентов, у которых эпилепсия является генетической или не имеет известной причины.
Избегайте судорог
При правильном и последовательном лечении в большинстве случаев можно избежать дальнейших эпилептических припадков. Но есть еще кое-что, что пациенты могут сделать для предотвращения судорог. Многие пациенты получают пользу от полноценного сна с регулярным временем засыпания (гигиена сна).
Иногда эпилептические припадки провоцируются определенными триггерами. Тогда пациенты должны по возможности избегать их. Но это возможно только в том случае, если вы знаете, что это за спусковой крючок. Календарь приступов может помочь: пациент отмечает день, время и тип каждого приступа вместе с текущим приемом лекарств. Кроме того, записываются сопутствующие обстоятельства и возможные триггеры, например работа за компьютером, громкая музыка, употребление алкоголя, лишение сна, эмоциональный стресс или вид определенных оптических паттернов (таких как узоры шахматной доски). Это помогает врачу и пациенту определить триггерные факторы.
Жизнь с эпилепсией
Если лечение эпилепсии хорошо контролируется, вы, как пациент, можете вести в основном нормальный образ жизни. Однако следует принять некоторые меры предосторожности, чтобы избежать опасных ситуаций:
- Не используйте электрические ножи или режущие машины.
- Воздержитесь от купания и лучше примите душ. Кроме того, никогда не ходите плавать без сопровождения. У эпилептиков вероятность смерти от утопления примерно в 20 раз выше, чем среди населения в целом!
- Как правило, ездите на велосипеде только в шлеме и предпочитайте малопоходные маршруты.
- Выбирайте низкую кровать (опасность падения).
- Зафиксируйте острые края в квартире.
- Держитесь на безопасном расстоянии от дорог и воды.
- Не запирайся.Вместо этого используйте табличку «занято» на унитазе.
- Не курите в постели!
Получите ли вы, как больной эпилепсией, водительские права или сохраните их, зависит от того, годны ли вы для вождения. Проконсультируйтесь по этому поводу у своего невролога. Они могут лучше всего оценить, насколько высок риск припадка.
Больные эпилепсией, которые садятся за руль, даже если они не могут водить машину, подвергают опасности себя и других! Они также рискуют своим страховым покрытием.
Большинство профессий и видов спорта, как правило, также доступны для эпилептиков, особенно если благодаря терапии эпилептические припадки больше не возникают. В отдельных случаях лечащий врач может лучше всего оценить, следует ли пациенту отказаться от определенных занятий или занятий спортом. Он также может порекомендовать особые меры предосторожности.
Эпилепсия: контрацепция и желание иметь детей
Некоторые лекарства от эпилепсии снижают эффективность противозачаточных таблеток. И наоборот, таблетки также могут влиять на эффективность некоторых противоэпилептических препаратов. Девочки и женщины, страдающие эпилепсией, должны обсудить такое взаимодействие со своим врачом. Он может порекомендовать другое противозачаточное средство.
Если женщины, страдающие эпилепсией, хотят иметь детей, им обязательно следует обсудить это со своим неврологом - желательно до того, как они забеременеют. Медикаментозное лечение эпилепсии, возможно, придется скорректировать во время беременности. Противоэпилептические препараты в более высоких дозах могут мешать развитию ребенка или вызывать уродства (до 12 недели беременности). Этот риск также выше при комбинированной терапии (несколько противоэпилептических препаратов), чем при монотерапии (лечение одним противоэпилептическим препаратом). Врач учтет это при планировании терапии.
Есть еще одна особенность препаратов фолиевой кислоты, которые рекомендуются всем женщинам во время беременности: некоторые противоэпилептические препараты снижают уровень фолиевой кислоты в организме. Следовательно, эпилептикам следует принимать фолиевую кислоту в более высоких дозах.
Если эпилептический припадок происходит во время беременности, обычно нет особых причин для беспокойства: припадок обычно не причиняет вреда нерожденному ребенку, за исключением случаев, когда это длительный генерализованный припадок или если будущая мать серьезно травмирована. Но это случается очень редко. В целом судороги во время беременности не очень распространены: около двух третей всех эпилептиков не имеют приступов в течение всех девяти месяцев. Кроме того, большинство женщин, страдающих эпилепсией, рожают здоровых детей.
Дополнительная информация
Книги
- Эпилепсия. 100 вопросов, которые вы никогда не осмеливались задать (Гюнтер Кремер и Аня Даниэль-Зейпельт, 2012, Гиппокамп)
- Эпилепсия: признание, понимание и жизнь с болезнью (Günter Krämer, 2013, Trias)
- Моя прекрасная жизнь с эпилепсией: руководство для пострадавших и их родственников (Силке Майнхардт, 2016, Эрса Верлаг)
Руководящие указания
- Руководство «Первый эпилептический припадок и эпилепсия в зрелом возрасте» Комиссии по рекомендациям Немецкого общества неврологов (по состоянию на 2017 г.)
Самостоятельная помощь
- Немецкая ассоциация эпилепсии: http://www.epilepsie-vereinigung.de/
- Эпилеспи Бундес-Эльтернвербанд: https://www.epilepsie-elternverband.de/home/










.jpg)