Опухоль головного мозга
Рикарда Шварц изучала медицину в Вюрцбурге, где также защитила докторскую диссертацию. После выполнения широкого круга задач в практической медицинской практике (PJ) во Фленсбурге, Гамбурге и Новой Зеландии она теперь работает в области нейрорадиологии и радиологии в университетской больнице Тюбингена.
Подробнее об экспертах Весь контент проверяется медицинскими журналистами.Опухоль головного мозга - очень редкое заболевание, причину которого обычно невозможно найти. Люди в основном заболевают в детстве или в возрасте около 70 лет. Есть много типов опухолей головного мозга - доброкачественные и злокачественные. Ваше лечение и прогноз будут сильно различаться. Обычно опухоль головного мозга можно оперировать, облучать или лечить химиотерапевтическими средствами. Здесь вы можете прочитать все, что вам нужно знать об опухолях головного мозга.
Коды МКБ для этого заболевания: коды МКБ - это международно признанные коды медицинских диагнозов. Их можно найти, например, в письмах от врачей или в справках о нетрудоспособности. D43C71D33
Опухоль головного мозга: описание
Термин опухоль головного мозга относится к любому доброкачественному или злокачественному образованию в черепе. По сравнению с раком толстой кишки, легких, молочной железы или другими видами рака опухоли головного мозга встречаются относительно редко. В 2010 году, согласно данным ракового регистра Института Роберта Коха, около 2900 женщин и 3800 мужчин в Германии заболели опухолью головного мозга. У представителей обоих полов большинство заболеваний зарегистрировано в возрасте от 70 до 75 лет. Около 100 пациентов женского пола и 200 мужчин были моложе 20 лет.
По сравнению с другими видами рака опухоль головного мозга относительно часто встречается у детей. Согласно Детскому реестру онкологических заболеваний, около четверти всех онкологических заболеваний у детей связано с опухолями центральной нервной системы.
Не все опухоли головного мозга одинаковы. С одной стороны, как уже упоминалось, существуют как доброкачественные, так и злокачественные формы опухолей головного мозга («рак головного мозга»). Кроме того, различают первичные и вторичные опухоли головного мозга: Первичные опухоли головного мозга.
Первичная - это опухоль головного мозга, которая развивается непосредственно из клеток вещества головного мозга или мозговых оболочек. Такие опухоли также известны как опухоли головного мозга.
Часто первичные опухоли головного мозга также включают опухоли, происходящие из черепного нерва. Большинство черепных нервов расположены в черепе, но они не являются частью центральной нервной системы (ЦНС: головной и спинной мозг), а скорее периферической нервной системой. Если опухоль в голове происходит из черепного нерва, на самом деле это новое образование в периферической нервной системе.
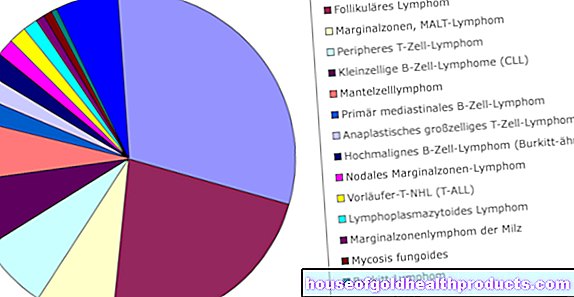
Первичные опухоли головного мозга подразделяются по различным критериям. Всемирная организация здравоохранения (ВОЗ) делит отдельные опухоли в зависимости от ткани, из которой они происходят, и степени злокачественности или доброкачественности опухоли головного мозга. Это различие влияет как на лечение опухоли головного мозга, так и на прогноз. Интересно, что лишь небольшая часть опухолей головного мозга возникает из нервных клеток (нейронов). Более чем каждая вторая первичная опухоль головного мозга развивается из поддерживающей ткани головного мозга и, следовательно, принадлежит к группе глиом. В следующей таблице представлен обзор наиболее важных опухолей головного мозга:
|
Глиомы |
Они происходят из опорных клеток ЦНС. К ним относятся, например, астроцитома, олигодендроглиома и глиобластома. |
|
Эпендёма |
Эта опухоль головного мозга образована из клеток, выстилающих внутренние камеры мозга. |
|
Медуллобластома |
Медуллобластома формируется в мозжечке. Это основная опухоль головного мозга у детей. |
|
Неврома |
Эта опухоль возникает из черепных нервов. Это также известно как шваннома. |
|
Менингиома |
Эта опухоль головного мозга развивается из мозговых оболочек. |
|
Лимфома ЦНС |
Лимфома ЦНС образуется из группы лейкоцитов. |
|
Опухоли зародышевых клеток |
Опухоли зародышевых клеток включают герминому и хорионическую карциному. |
|
Опухоль головного мозга в области селлы |
Эти опухоли находятся в определенном месте мозга, турецком седле. Обычно здесь находится гипофиз. К ним относятся аденома гипофиза и краниофарингиома. |
Отдельные опухоли головного мозга чаще других встречаются в каждой возрастной группе. Среди первичных опухолей головного мозга у взрослых наиболее распространены глиомы, менингиомы и опухоли гипофиза. Если у ребенка развивается опухоль головного мозга, обычно это медуллобластома или глиома.
Вторичные опухоли головного мозга
Вторичные опухоли головного мозга встречаются гораздо чаще, чем первичные опухоли головного мозга. Они возникают, когда клетки опухолей других органов (например, рака легких, рака кожи, рака груди) попадают в мозг и образуют здесь дочернюю опухоль. Итак, это метастазы в мозг. Некоторые специалисты даже не считают вас «настоящей» опухолью головного мозга.
В случае метастазов в головной мозг различают отложения в ткани головного мозга (паренхиматозные метастазы) и отложения в мозговых оболочках (карциноматозный менингиоз).
Опухоль головного мозга: симптомы
Все, что вам нужно знать о возможных признаках опухоли головного мозга, вы можете прочитать в статье Опухоль головного мозга - симптомы.
Опухоль головного мозга: причины и факторы риска
Причина образования первичной опухоли головного мозга до сих пор практически неизвестна. Для большинства из них не может быть обнаружен пусковой фактор. Если причины опухоли головного мозга неизвестны, специалисты также говорят о спорадической опухоли головного мозга.
Напротив, существует также наследственная опухоль головного мозга. Он может развиваться при определенных наследственных заболеваниях, таких как нейрофиброматоз, туберозный склероз, синдром фон Гиппеля-Линдау или синдром Ли-Фраумени. Однако эти заболевания встречаются крайне редко. Только небольшая часть опухолей головного мозга может быть прослежена до одной из этих клинических картин.
Лимфомы ЦНС чаще развиваются у людей с сильно ослабленной иммунной системой, например, из-за ВИЧ или использования иммунодепрессантов для предотвращения реакций отторжения после трансплантации органов.
В противном случае единственным известным фактором риска опухоли головного мозга является облучение нервной системы. Его применяют при таких опасных для жизни заболеваниях, как острый лейкоз. В целом, однако, очень немногие люди развивают опухоль мозга после облучения мозга. Кстати, обычные рентгеновские исследования не вызывают опухоли головного мозга.
Вторичные опухоли головного мозга, то есть метастазы в головной мозг, образуются, когда в организме присутствует рак. Если существуют факторы риска конкретного рака, риск метастазов в мозг также увеличивается. Однако не всякая злокачественная опухоль распространяется на мозг.
Метастазы в мозг
Более подробную информацию по этой теме вы можете прочитать в статье «Метастазы в мозг».
Опухоль головного мозга: обследования и диагностика
Подходящим контактным лицом по поводу опухоли головного мозга является невролог (невролог). Чтобы иметь возможность проводить правильные диагностические шаги, он должен точно собрать вашу историю болезни (анамнез). Он спрашивает о ваших жалобах, перенесенных ранее заболеваниях и лечении. Возможные вопросы, например:
- У вас появились новые головные боли (особенно ночью и утром)?
- Усиливается ли головная боль в положении лежа?
- Могут ли вам помочь обычные средства от головной боли?
- Вы страдаете тошнотой и рвотой (особенно по утрам)?
- У вас есть нарушения зрения?
- У вас был припадок? Одна половина вашего тела непроизвольно дернулась?
- Были ли у вас проблемы с движением или координацией какой-либо части тела?
- Были ли у вас проблемы с речью?
- Вы замечаете ограничения при попытке сконцентрироваться, запомнить или понять что-то?
- Возникли новые гормональные нарушения?
- Считают ли члены вашей семьи или друзья, что ваша личность изменилась?
После этого врач проведет неврологический осмотр. Он проверяет мышечные рефлексы, мышечную силу и координацию. Он также проверяет, правильно ли работают черепные нервы, например, прося вас нахмуриться или посветив глазами, чтобы проверить зрачковый рефлекс. Он также проверяет ваше поле зрения и исследует глазное дно с помощью лампы для осмотра.
После этого могут быть проведены дополнительные обследования, такие как компьютерная томография (КТ), магнитно-резонансная томография (магнитно-резонансная томография, МРТ), электроэнцефалография (ЭЭГ) и исследование нервной жидкости. Если эти исследования указывают на опухоль головного мозга, может потребоваться взять образец ткани (биопсия) для более подробного выяснения.
Если ваш невролог подозревает, что ваши симптомы вызваны метастазами в мозг, необходимо диагностировать основной рак. Для этого, в зависимости от ваших подозрений, вас могут направить к другому специалисту (например, гинекологу или гастроэнтерологу).
КТ и МРТ
При КТ пациента помещают в смотровую трубку на кушетке, где делается рентгеновский снимок головного мозга. Затем структуры мозга можно увидеть на компьютере на отдельных изображениях поперечного сечения. Эта процедура особенно хороша для распознавания кровотечения и кальцификации.
В последние несколько лет МРТ проводится все чаще при подозрении на опухоль головного мозга. Это обследование также проводится в смотровой тубусе. Это занимает больше времени, чем компьютерная томография, но без рентгеновских лучей. Вместо этого изображения тела создаются с использованием магнитных полей и электромагнитных волн. Представление часто даже более детально, чем с CT.
Иногда обе процедуры проводятся одна за другой. Оба обследования безболезненны. Однако некоторым пациентам неудобны узкая трубка и высокий уровень шума.
Измерение электрических мозговых волн (ЭЭГ)
Если у вас опухоль головного мозга, электрические токи в головном мозге могут измениться. Таким образом, электроэнцефалограмма (ЭЭГ), регистрирующая эти токи, может быть очень полезной. Для этого к коже головы прикрепляют небольшие металлические электроды, которые с помощью кабелей подключают к специальному измерительному прибору. Теперь мозговые волны можно отводить в состоянии покоя, во сне или при световых раздражителях. На основании результатов можно, например, отличить опухоль головного мозга от судорожного расстройства. Кроме того, ЭЭГ часто можно использовать для определения причины изменения мозга. Эта процедура не является ни болезненной, ни вредной, что делает ее особенно популярной для обследования детей.
Исследование нервной жидкости (ликворная пункция)
Пункция нервной воды может потребоваться, чтобы исключить изменения давления спинномозговой жидкости (давления спинномозговой жидкости) или менингит. Кроме того, в нервной воде можно обнаружить клетки, которые были изменены опухолью головного мозга.
Перед этим обследованием пациенту обычно дают успокоительное или легкое снотворное. Детям обычно проводят общую анестезию. Затем сначала дезинфицируют поясничный отдел на спине и накрывают стерильными салфетками. Сначала под кожу вводят местный анестетик, чтобы пациент не испытывал боли во время прокола. Затем врач может ввести полую иглу в резервуар спинномозговой жидкости в позвоночном канале. Таким образом, он может определить давление спинномозговой жидкости и сдать немного спинномозговой жидкости для лабораторного исследования.
Спинной мозг не может быть поврежден во время этого исследования, потому что точка ниже конца спинного мозга выбрана в качестве места прокола. Большинство людей считают обследование неудобным, но терпимым, тем более что пункция спинномозговой жидкости обычно занимает всего несколько минут.
Взятие образца ткани
Чтобы классифицировать опухоль головного мозга, необходимо взять образец ткани и изучить его под микроскопом. Это можно сделать либо с помощью открытой хирургии опухоли головного мозга, либо с помощью стереотаксической хирургической техники.
При открытой хирургии опухоли головного мозга пациент находится под общей анестезией. Вскрывают крышу черепа и осматривают опухолевые структуры. Эта процедура обычно выбирается, когда опухоль головного мозга должна быть полностью удалена с помощью той же операции. Затем всю ткань опухоли можно исследовать под микроскопом. От результата часто зависит дальнейшее лечение.
С другой стороны, стереотаксическая хирургия почти всегда проводится под местной анестезией, чтобы пациент не чувствовал боли. Его голова закреплена на помосте для отбора проб. Процедура визуализации используется, чтобы точно определить, где находится опухоль в голове. Затем в подходящей точке (трепанация) просверливается небольшое отверстие, через которое можно вставить хирургические инструменты: биопсийные щипцы можно направить к опухоли головного мозга под компьютерным контролем, а образец ткани можно целенаправленно удалить. .
Опухоль головного мозга: лечение
Не все опухоли головного мозга лечат одинаково. В основном опухоль головного мозга может быть прооперирована, облучена или подвергнута химиотерапии. Но эти три варианта также могут быть реализованы по-разному или сочетаться друг с другом.
Какое лечение опухоли головного мозга подходит в каждом отдельном случае, зависит от типа ткани, клеточного изменения и молекулярно-биологических характеристик. Конечно, также учитывается, насколько продвинута клиническая картина и какие пожелания выражает заинтересованный человек. Не все варианты терапии подходят каждому пациенту, но обычно существуют альтернативные методы лечения.
Опухоль головного мозга: операция
Операция по поводу опухоли головного мозга может иметь разные цели. Некоторые опухоли головного мозга можно полностью удалить хирургическим путем. В других случаях операция может только уменьшить опухоль. Однако иногда это может облегчить симптомы и улучшить прогноз, поскольку уменьшение опухоли создает лучшие условия для последующего лечения (лучевая терапия, химиотерапия).
Хирургическое вмешательство у пациентов с опухолью головного мозга также может быть направлено на компенсацию связанного с опухолью нарушения оттока нервной воды. Потому что, если ликер не может уйти без помех, давление в головном мозге возрастает, что приводит к серьезным жалобам. Затем во время операции может быть имплантирован, например, шунт, который отводит церебральную жидкость, например, в брюшную полость.
Чаще всего операция по открытию опухоли головного мозга проводится под общим наркозом: голова фиксируется на металлическом каркасе. После того, как кожа была разорвана, кость черепа может быть распилена, и твердая мозговая оболочка вскрыта. Опухоль головного мозга обнаруживается и оперируется под специальным микроскопом. Некоторым пациентам перед операцией назначают флуоресцентный агент, который абсорбируется опухолью головного мозга. Затем во время операции опухоль светится специальным светом. Это позволяет легче отличить его от окружающей здоровой ткани.
Если опухоль находится в непосредственной близости от важных мозговых центров, они контролируются специальными обследованиями. Например, необходимо защитить чувствительные и двигательные функции или слуховой путь. Наблюдение за языковым центром возможно только в том случае, если операция проводится под местной анестезией. Иногда операцию прерывают, чтобы проверить успешность операции с помощью визуализации (КТ, МРТ).
После операции кровотечение останавливают и рану закрывают. Пациента сначала переводят на станцию наблюдения, пока его состояние не стабилизируется. В дальнейшем сканирование обычно инициируется снова, чтобы проверить результат операции. Кроме того, пациенты обычно получают препарат кортизона в течение нескольких дней после операции. Предполагается, что это предотвратит чрезмерный отек мозга.
Опухоль головного мозга: радиация
Некоторые опухоли головного мозга лечат только лучевой терапией. Для других это лишь одно из нескольких лечебных мероприятий.
Во время облучения опухолевые клетки головного мозга должны быть уничтожены, но соседние здоровые клетки следует по возможности щадить. В общем, определить только опухоль головного мозга не получится. Однако благодаря хорошим техническим возможностям с помощью предварительного визуализации можно очень хорошо рассчитать, какая область должна быть облучена. Облучение проводится в несколько индивидуальных сеансов, так как это улучшает результат. Чтобы не приходилось заново определять площадь опухоли для каждого сеанса, изготавливаются индивидуальные маски для лица. Это означает, что голову пациента можно каждый раз приводить в одно и то же положение для облучения.
Побочные эффекты могут возникнуть при лучевой терапии. Например, кожа над облучаемым участком может покраснеть. Также возникают головные боли и тошнота. Перед лучевой терапией врач объяснит возможные побочные эффекты и способы их устранения.
Опухоль головного мозга: химиотерапия
Специальные противораковые препараты (химиотерапевтические средства) используются для уничтожения опухолевых клеток головного мозга или предотвращения их размножения. Если перед операцией проводится химиотерапия (чтобы уменьшить опухоль), это называется неоадъювантной химиотерапией. Если, с другой стороны, это следует за хирургическим удалением опухоли головного мозга (для уничтожения оставшихся опухолевых клеток), эксперты называют это адъювантом.
При разных типах опухолей головного мозга подходят разные препараты. Некоторые опухоли головного мозга вообще не реагируют на химиотерапевтические препараты, поэтому их необходимо лечить с помощью другой терапии.
В отличие от других видов рака, связанных с опухолью головного мозга, химиотерапевтические агенты сначала должны пересечь гематоэнцефалический барьер, чтобы добраться до места назначения. В отдельных случаях химиотерапевтические средства также можно вводить непосредственно в позвоночный канал. Затем они попадают в мозг с нервной водой.
Как и лучевая терапия, химиотерапевтические препараты нацелены на здоровые клетки. Это может вызвать определенные побочные эффекты, например, заболевания крови. Побочные эффекты, характерные для применяемого в каждом случае лекарства, обсуждаются на консультации с врачом перед лечением.
Опухоль головного мозга: поддерживающая терапия
Термин «поддерживающая терапия» обобщает все меры, которые поддерживают пациента во время его болезни. Он не борется напрямую с опухолью, а только с симптомами, вызванными ею или лечением (например, химиотерапией). Например, с помощью лекарств можно лечить головные боли, повышенное внутричерепное давление, рвоту, тошноту, боль, инфекции или изменения крови. Психоонкологическая помощь также может быть частью поддерживающей терапии: она предназначена для поддержки пациентов и их родственников в борьбе с тяжелым заболеванием.
Опухоль головного мозга: течение болезни и прогноз
У каждой опухоли головного мозга разный прогноз. Течение болезни и шансы на излечение опухоли головного мозга во многом зависят от того, как ткань опухоли структурирована и как быстро она растет. В качестве руководства для врачей и пациентов ВОЗ разработала классификацию степени тяжести опухолей. Всего существует четыре степени тяжести, которые в основном определяются при исследовании тканей:
- Степень I: доброкачественная опухоль головного мозга с медленным ростом и очень хорошим прогнозом.
- II степень: доброкачественная опухоль головного мозга, которая может перейти в злокачественную.
- III степень: злокачественная опухоль головного мозга.
- IV степень: очень злокачественная опухоль головного мозга с быстрым ростом и плохим прогнозом.
Эта классификация используется не только для оценки личных шансов на излечение опухоли головного мозга. Он также определяет, как лечить опухоль головного мозга. Например, опухоль головного мозга первой степени обычно можно вылечить с помощью хирургии опухоли головного мозга. Опухоль головного мозга второй степени может вернуться после операции. При III или IV степени по классификации ВОЗ шансы на излечение опухоли головного мозга настолько низки, что после операции всегда рекомендуется лучевая и / или химиотерапия.
теги: ткм волосы глаза